Liposomale Nanomedizin:Anwendungen für die Wirkstoffabgabe in der Krebstherapie
Zusammenfassung
Die zunehmende Prävalenz von Krebs, einer Krankheit, bei der schnelles und unkontrollierbares Zellwachstum Komplikationen und Gewebedysfunktionen verursacht, ist eine der ernsten und angespannten Sorgen von Wissenschaftlern und Ärzten. Die Krebsdiagnostik und insbesondere ihre wirksame Behandlung gelten heute als eine der größten Herausforderungen in Gesundheit und Medizin des letzten Jahrhunderts. Trotz bedeutender Fortschritte bei der Entdeckung und Verabreichung von Wirkstoffen waren ihre vielen Nebenwirkungen und ihre unzureichende Spezifität und Sensitivität, die normalerweise gesunde Gewebe und Organe schädigen, große Hindernisse für ihre Verwendung. Auch die Begrenzung der Dauer und Menge der Verabreichung dieser Therapeutika ist eine Herausforderung. Andererseits zeigt das Vorkommen von Tumorzellen, die gegen typische Methoden der Krebsbehandlung wie Chemo- und Strahlentherapie resistent sind, den hohen Bedarf an Innovation, Verbesserung und Entwicklung von Antitumor-Wirkstoffeigenschaften. Liposomen wurden aufgrund ihrer Fähigkeit, Medikamente mit unterschiedlichen physikalischen und chemischen Eigenschaften zu speichern, als geeigneter Kandidat für die Wirkstoffabgabe und die Krebsbehandlung in der Nanomedizin vorgeschlagen. Darüber hinaus ist die hohe Flexibilität und das Potenzial der Liposomenstruktur zur chemischen Modifikation durch Konjugation verschiedener Polymere, Liganden und Moleküle ein signifikanter Vorteil für Liposomen, nicht nur um ihre pharmakologischen Vorzüge zu verbessern, sondern auch um die Wirksamkeit von Antikrebsarzneimitteln zu verbessern. Liposomen können die Sensitivität, Spezifität und Haltbarkeit dieser antimalignen Zellwirkstoffe im Körper erhöhen und bieten bemerkenswerte Vorteile für die Anwendung in der Nanomedizin. Wir haben die Entdeckung und Entwicklung von Liposomen untersucht und uns dabei auf ihre klinischen Anwendungen zur Behandlung verschiedener Krebsarten und Krankheiten konzentriert. Es wurde auch überlegt und diskutiert, wie die Eigenschaften liposomaler Medikamente verbessert werden können und ihre Chancen und Herausforderungen für die Krebstherapie.
Graphische Zusammenfassung
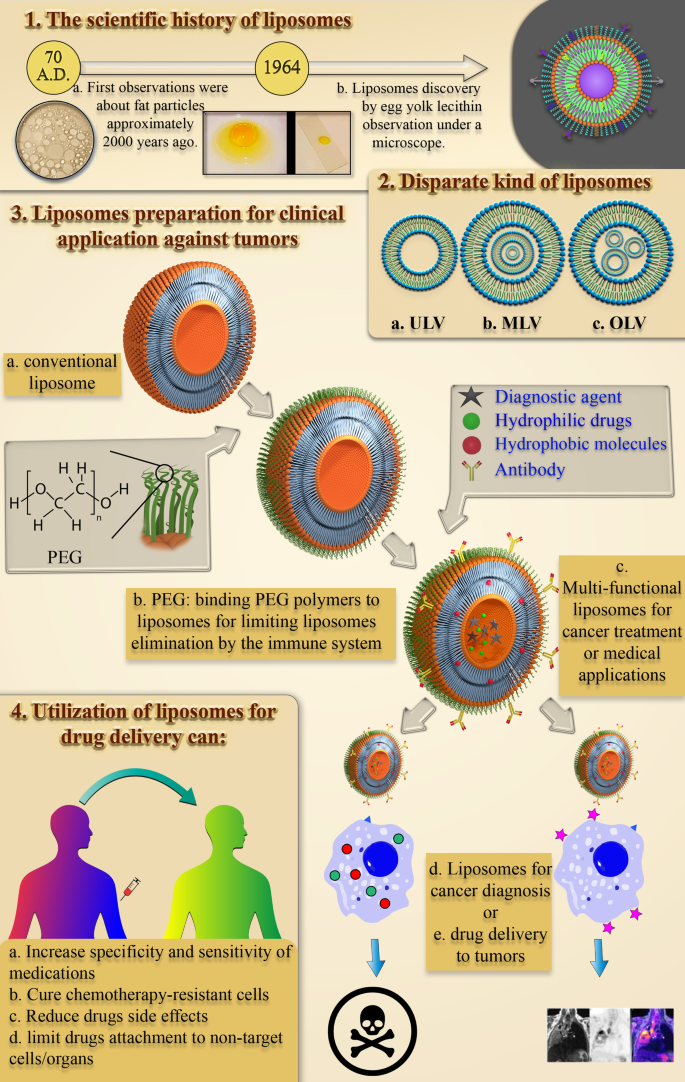
Einführung
Krebs, eine Krankheit, bei der die gesunden Zellen des Körpers aus dem Normalzustand geraten und sich unkontrolliert teilen, wird im laufenden Jahrhundert als große medizinische Herausforderung erkannt. Diese Komplikation wird durch die Akkumulation von Umweltkarzinogenen oder genetischen Mutationen verursacht [1] und gilt als große medizinische Herausforderung des aktuellen Jahrhunderts. Millionen von Menschen sterben jedes Jahr an Krebs, und die Zahl neuer Patienten und die Sterblichkeitsrate steigen kontinuierlich [2]. Laut Berichten der Weltgesundheitsorganisation (WHO) war Krebs im Jahr 2018 die zweithäufigste Todesursache, und Schätzungen zufolge starben in diesem Jahr etwa 9,6 Millionen Menschen an verschiedenen Krebsarten. Im Jahr 2018 wurde etwa 1 von 6 Todesfällen durch Krebs verursacht. Etwa 70 % der Krebstodesfälle ereignen sich in Entwicklungsländern und Ländern mit niedrigem Einkommen. Allerdings sollten auch die Inzidenz und die Sterblichkeitsrate von Krebs in entwickelten Ländern berücksichtigt werden [3].
Die Chemotherapie mit Antitumormitteln ist bekanntermaßen eine wichtige Behandlung von Krebs [4]. Die Chemotherapie mit freien Medikamenten ist aufgrund fehlender Sensitivität und Spezifität limitiert. Infolgedessen hat diese Einschränkung aufgrund von Nebenwirkungen eine genaue Behandlung verhindert und eine ausreichende Antitumorwirkung verhindert [5]. Auch die Chemoimmuntherapie, eine begleitende Kombinationstherapie, wurde als wirksame und vielversprechende Methode zur Krebstherapie vorgeschlagen, bei der explizit Tumorzellen behandelt werden, die gegen konventionelle Medikamente resistent sind. In den letzten Jahren wurde eine Vielzahl konventioneller und fortschrittlicher Behandlungsmethoden entdeckt und zur Behandlung von Krebs angewendet. Um beispielsweise die Nebenwirkungen konventioneller Krebsmedikamente, insbesondere Chemotherapeutika, zu reduzieren, verschiedene Nanomedikamente [6], einschließlich viraler Nanopartikel (VNPs) [7, 8], Quantenpunkte [9], Polymer-Nanomaterialien [10] und Liposomen [11] wurden angewendet.
Unter verschiedenen Nanoarzneimitteln haben Liposomen als sphärische Nanopartikel (NPs) eine besondere Struktur. Die Anwesenheit von zwei wässrigen und organischen Phasen im Liposombestandteil ermöglicht den Einschluss von beiden Arten von hydrophilen und hydrophoben Mitteln und schafft einen bemerkenswerten Vorteil für das Liposom gegenüber vielen Nanoträgern. Eine der Möglichkeiten, die Spezifität, Bioverfügbarkeit und Biokompatibilität von Antitumormedikamenten zu verbessern, besteht darin, sie in verschiedene Arten von Liposomen einzuschließen [5]. In den letzten zwei Jahrzehnten wurden erhebliche Anstrengungen unternommen, um Liposomen für therapeutische Zwecke zu nutzen. Einige dieser Medikamente, wie DaunoXome® und Caelyx®, wurden für allgemeine und klinische Anwendungen zugelassen, andere befinden sich in der Endphase der Produktion und Zulassung [12].
Im Allgemeinen gibt es verschiedene Arten von therapeutischen Liposomen, wie Immunoliposomen und pH-sensitive Liposomen. Immunoliposomen sind eine große Gruppe von nanomedizinischen Geräten, auch bekannt als Targeted Drug Delivery Systems (DDS), die in Studien und Forschungen signifikante antimaligne Wirkungen gezeigt haben [13]. pH-sensitive Liposomen werden auch als eine Gruppe polymorpher Liposomen bezeichnet, bei denen die Struktur und die Bestandteilsmoleküle durch pH-Änderung verändert werden, was zur Freisetzung ihres Wirkstoffgehalts führt [14]. Darüber hinaus haben Liposomen wie andere Nanomedikamente das Potenzial, zusätzlich zu Medikamentenabgabesystemen zur Gewebereparatur und -regeneration, Bildgebung und Diagnose eingesetzt zu werden. Die Verwendung von Liposomen in verschiedenen Aspekten vereinfacht die Identifizierung, das Management und die Behandlung von Krankheiten und Krebs [15].
In diesem Artikel werden die Erkenntnisse zur Entdeckung und Struktur von Liposomen, verschiedene Eigenschaften von Liposomen und liposomale Medikamente zur Krebsbehandlung auf dem Markt und deren Entwicklung zusammengefasst. Abschließend wird ein Bericht über die Chancen und Herausforderungen der Nutzung liposomaler Nanomedikamente abgeschlossen, der als entscheidende Punkte hervorgehoben werden kann, die in der zukünftigen Forschung der Wissenschaftler beachtet werden sollten, die zur Beseitigung der Einschränkungen führen und die positiven Punkte verstärken.
Haupttext
Die wissenschaftliche Geschichte der Liposomen:Entdeckung und Definition
Von frühen Studien über die Struktur und das Verhalten kleiner Lipidpartikel in einer wässrigen Umgebung bis zum ersten von der US-amerikanischen FDA zugelassenen Nanopartikel zur Wirkstoffabgabe auf Lipidbasis vergingen etwa 1950 Jahre. Der Prozess der Untersuchung des Lipid- und Fettpartikelverhaltens in Wasser begann mit den ersten Beobachtungen von Plinius dem Älteren vor fast 2000 Jahren [16]. Im späten 17. Jahrhundert warf die Entdeckung der Zelle durch Anthonie Van Hook viele Fragen zur Struktur von Zellen auf [17]. Dann entdeckten Gorter und Grendel das Vorhandensein von Phospholipid-Doppelschichten in Zellmembranen [18]. Anschließend beschrieben Singer und Nicolson später das Bilayer-Mosaikmembranmodell, um das Verhalten von Zellmembranphospholipiden zu erklären [19]. Diese wissenschaftlichen Beobachtungen und Hypothesen lenkten die Aufmerksamkeit der anderen Wissenschaftler auf aus Fett gewonnene NPs. In den 1960er Jahren beobachtete Alec D. Bangham, der am Babraham Institute die Wirkung von Lipiden, insbesondere Phospholipiden, auf den Blutgerinnungsprozess untersuchte [20, 21], zufällig die ersten Liposomen und war überrascht, dass sich spontane kugelförmige Partikel in den Wasser [22]. Danach nannte Gerald Weissmann, ein Besucher von Alec Banghams Labor, der die Ergebnisse von Banghams Forschungen kannte, die von Alec beobachtete smektische Mesophase "Liposomen" anstelle von "Banghosomen" und erhielt den Nobelpreis [22]. Die wissenschaftliche Geschichte der Entdeckung von Liposomen ist in Abb. 1 zusammengefasst.
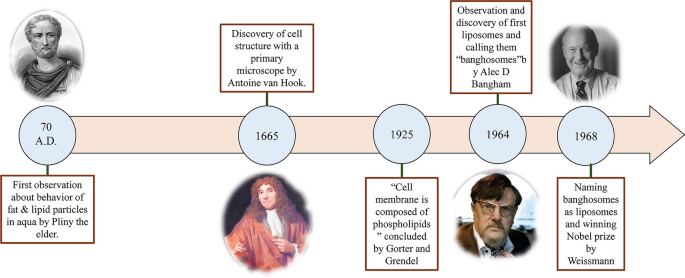
Diagramm der Beobachtungen, die zur Entdeckung von Liposomen führten. Die historischen und wissenschaftlichen Trends bei der Untersuchung des Verhaltens von Lipid- und Fettpartikeln in Wasser und die Beobachtungen, die zur Entdeckung der Liposomen führten, zusammen mit Bildern der an der Veranstaltung beteiligten Wissenschaftler, Plinius der Ältere [23], Anthonie Van Hook [24], Alec D. Bangham [25] bzw. Gerald Weissmann [26] von links nach rechts
Welche Strukturen werden heute als liposomale Nanopartikel bezeichnet?
Es gibt ein intensives Bestreben, liposomale NPs zu definieren und ihre Eigenschaften vernünftig zu entdecken. Heutzutage werden Liposomen als sich spontan bildende und kugelförmige Fragmente definiert, die aus einer Lipiddoppelschichtmembran und einem hydrophilen Kern bestehen.
Die Größe der Liposomen variiert zwischen 10 nm und 2500 nm (oder 2,5 µm) [15]. Die meisten zur Arzneimittelabgabe verabreichten Liposomen haben jedoch typischerweise eine Größe von etwa 50 bis 450 nm. Natürlich können Liposomen mit viel größeren Abmessungen auch für medizinische Anwendungen verwendet werden [27]. Darüber hinaus bestehen Liposomen hauptsächlich aus Phospholipiden. Phospholipide sind eine Art von Lipiden, die den Triglyceriden interessanterweise ähnlich sind. In der Struktur von Phospholipiden gibt es einen hydrophilen Pol und zwei hydrophobe Ketten. Daher gelten Phospholipide als amphiphile Moleküle.
Die Liposomenmembran von Phospholipiden umfasst meist Phosphatidylcholin (PC), Sphingomyelin (SM), Phosphatidylserin (PS) und Phosphatidylethanolamin (PE), die amphiphil sind und eine starke Tendenz haben, in Wasser besondere Strukturen zu bilden [28]. Der physikalische Grund für dieses Phänomen ist das gemeinsame Vorkommen eines hydrophilen Kopfes (Phosphatmolekül) und zweier hydrophober Schwänze (Fettsäuren) in Phospholipiden. Die Phosphatgruppe interagiert mit H2 O polare Moleküle, während die hydrophoben Schwänze aus Wassermolekülen entweichen und miteinander interagieren [29]. In diesem Fall liegen die unpolaren Ketten einander gegenüber und bilden eine Doppelschicht, wodurch ein lipophiler Raum zwischen ihnen entsteht. Dementsprechend kann diese lipophile Teilstruktur der Liposomen verwendet werden, um hydrophobe Mittel und Materialien zu speichern. Darüber hinaus wird der hydrophile Abschnitt des Phospholipids dann über molekulare Kräfte, wie Wasserstoffbrücken, Van der Waals usw., die zwischen ihnen auftreten, auf die Wassermoleküle gerichtet. Diese führen zur Bildung eines hydrophilen Bereichs innerhalb der Liposomen. Die Struktur des Lecithinmoleküls als natürliches Phospholipid, das in Eigelb reichlich vorhanden ist und in der Lage ist, in Wasser und verschiedenen Regionen eines Liposoms Liposomen zu bilden, ist in Abb. 2 dargestellt.
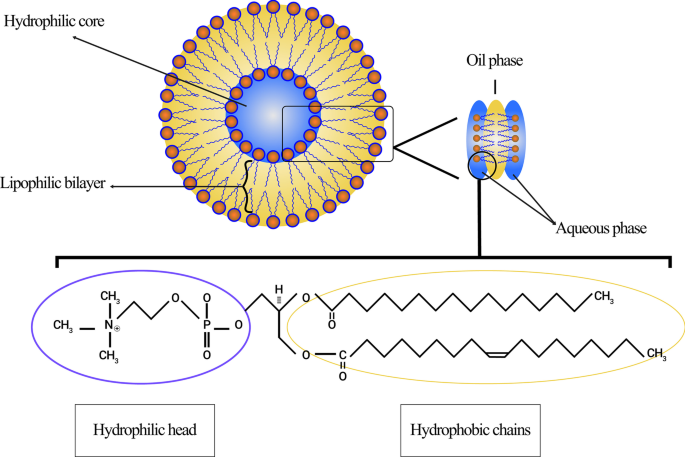
Schematische Darstellung von Liposomen, die aus Lecithin stammen. Verschiedene Regionen von Liposomen, einschließlich des hydrophilen Kerns und der hydrophoben Doppelschicht, werden demonstriert. Die Struktur des Lecithinmoleküls, sein hydrophiler Pol und seine hydrophoben Ketten werden spezifiziert
Auch die kugelförmige Struktur von Liposomen nach Auflösung in Wasser bestimmt in Abhängigkeit von der Art der Moleküle, der Temperatur des wässrigen Mediums, der molaren Konzentration und der Anwesenheit anderer Substanzen, wie z. B. Ionen, ihre endgültige Form [30]. Die vorherrschenden physikalischen und chemischen Eigenschaften eines Liposoms sind die Nettoeigenschaften seiner Lipide, insbesondere der Phospholipide und der anderen Moleküle, aus denen es besteht. Zu diesen Eigenschaften gehören Permeabilität, Oberflächenladungsdichte und Gesamtgröße [31].
Verschiedene Arten von Liposomen-Klassifizierung
Seit der Entdeckung von Liposomen wurden diese Strukturen immer als wesentlicher Bestandteil biologischer, biophysikalischer, biochemischer oder pharmazeutischer Forschungen verwendet.
Heute können Liposomen nach ihrer Größe, der Anzahl ihrer Phospholipiddoppelschichten, dem Syntheseverfahren und dem Herstellungsmechanismus kategorisiert werden. In Bezug auf die Größe können Liposomen in drei Gruppen eingeteilt werden:klein, mittel und groß. In Anbetracht der Anzahl der Membranschichten können es unilamellare Vesikel (ULVs), oligolamellare Vesikel (OLVs) und multilamellare Vesikel (MLVs) sein. In dieser Hinsicht sind ULVs Liposomen, die aus einer Phospholipid-Doppelschicht mit einer Größe von etwa 50 bis 250 nm bestehen, während MLVs viel größer sind, etwa 0,5–1,5 µm, und mehrere Phospholipid-Doppelschichtmembranen umfassen [32]. Unterschiedliche Synthesemethoden verursachen Spielräume zwischen diesen beiden Gruppen. In Bezug auf die Anwendung haben ULVs auch intern eine große hydrophile Umgebung, was sie für den Einschluss hydrophiler Arzneimittel geeignet macht. Kleine unilamellare Vesikel (SUVs) bestehen wie ULVs aus einer Phospholipid-Doppelschicht, sind aber von der Dimension her kleiner als 100 nm [33, 34]. Aus morphologischer Sicht sind OLVs Liposomen, die aus zwei bis fünf Vesikeln bestehen, die gleich oder unterschiedlich groß sein können. In der Struktur von OLVs sind die Vesikel alle in einer großen Phospholipid-Doppelschicht eingeschlossen, ohne ineinander zu sein. OLVs haben normalerweise eine Größe von etwa 0,1–1 µm [33,34,35]. Im Gegensatz zu ULVs sind MLVs nicht ideal für den Transport hydrophiler Substanzen. MLVs werden hauptsächlich für die Abgabe von hydrophoben Wirkstoffen genutzt [36]. In Abb. 3 sind verschiedene Arten von Liposomen dargestellt.
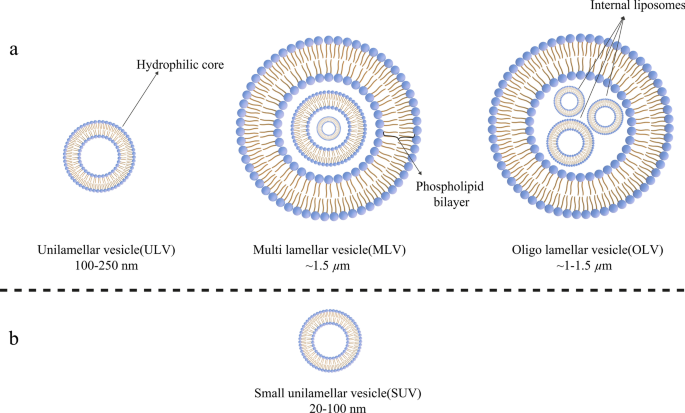
Klassifizierung von Liposomen nach verschiedenen Kriterien:a Liposomen werden hinsichtlich ihrer Größe in drei Kategorien eingeteilt; b Die kleine unilamellare Vesikel (SUV)-Struktur als Mitglied der unilamellaren Vesikel (ULVs), die eine bemerkenswert kleine Größe hat
Methoden zur Herstellung von Liposomen und Entwicklung ihrer neuen Generationen
Im Gegensatz zu Goldnanopartikeln als harte NPs sind Liposomen weiche NPs [37] und können durch verschiedene Methoden synthetisiert werden. MLVs und ULVs haben beispielsweise unterschiedliche Herstellungsmechanismen. Bei den meisten dieser Verfahren wird ein bestimmtes Lösungsmittel (wie Chloroform oder Methanol usw.) verwendet, um Lipide, die zur Bildung von Liposomenmembranen (mit dem gewünschten Molverhältnis) bestimmt sind, in einem Rundkolben (RBF) zu lösen. Zum Beispiel ist Handshaking das primäre Verfahren zur Synthese von MLVs [38]. Bei diesem Vorgang, der auch als Lipidfilmhydratation bekannt ist, werden Lipide einem organischen Lösungsmittel zugesetzt. Dann wird das Lösungsmittel durch eine Rotationsvorrichtung verdampft und das feste Produkt wird lipholysiert. Letztlich werden Liposomen nach Hydratations- und Extrusionsverfahren synthetisiert [39]. Andere Methoden der Liposomensynthese umfassen Beschallung, Umkehrphasenverdampfung, French-Druckzelle, Gefriertrocknung und Membranextrusion [38, 40].
Darüber hinaus können Liposomen basierend auf ihrer Entdeckung und Entwicklung im Laufe der Zeit auch in verschiedene Kategorien eingeordnet werden. Liposomen der ersten Generation werden im Allgemeinen als konventionelle oder klassische Liposomen bezeichnet. Probleme, die bei der Verwendung konventioneller Liposomen als therapeutische NPs beobachtet wurden, wurden so schnell in vivo identifiziert. Ein früh untersuchtes Problem war die Begrenzung des Einschlusses von Arzneimitteln in Liposomen. Mit anderen Worten, viele Medikamente konnten nicht in Liposomen der ersten Generation gespeichert werden [41]. Zusammen mit dem großen Wunsch, die Struktur und Eigenschaften von Liposomen wie Stabilität, therapeutische Wirksamkeit und die Möglichkeit klinischer Anwendungen zu untersuchen, führten diese Herausforderungen zur Entwicklung von Liposomen der zweiten Generation durch Veränderung der Lipide, der Oberflächenladung, des Nettogewichts, der und Gesamtvolumen [42]. Um genau zu sein, werden Liposomen der zweiten Generation hauptsächlich synthetisiert, indem man konventionellen Liposomen einige hydrophile Polymere zusetzt, um ihre Haltbarkeit in Körperflüssigkeiten zu erhöhen, um sie zu geeigneten Kandidaten für Arzneimittelabgabesysteme zu machen. Diese Art von Liposomen kann in zwei Gruppen eingeteilt werden:unspezifische lang zirkulierende Liposomen oder auf Liganden gerichtete lang zirkulierende Liposomen [43].
Archäosomen, als eine neue Generation von Liposomen, bestehen aus dem Lipid der Archaeenmembran und synthetischen Phospholipid-Analoga. In den letzten zehn Jahren wurden umfangreiche und beträchtliche Anstrengungen unternommen, um das Potenzial von Archäosomen für den Einsatz bei der Verabreichung von Medikamenten und Impfstoffen zu untersuchen. Die strukturellen Kerne von Lipiden vom Archaeentyp sind Diether- oder Tetraethermoleküle mit gesättigten Phytanylketten, die etwa 20 bis 40 Kohlenstoffatome enthalten. Diese Kohlenstoffketten heften sich an die Etherbindungen von sn-2,3-Kohlenstoffen des Rückgrat-Glycerins, das in Archaeol oder Caldarchaeol gefunden wird. Wie oben erwähnt, können diese Partikel auch immens bei der Arzneimittelabgabe bei neoplastischen Komplikationen, Allergien und Infektionen sowie bei Impfungen eingesetzt werden [44].
Bewertung der Biomaterialeigenschaften und physikalisch-chemischen Eigenschaften von Liposomen
Wie bereits erwähnt, steht die Behandlung einiger Krankheiten, insbesondere Krebs, trotz der weit verbreiteten Fortschritte in den medizinischen Wissenschaften aufgrund der ineffizienten therapeutischen Mittel und Methoden immer noch vor großen Herausforderungen. Die Anpassung der injizierten Medikamentendosis zur Beeinflussung von Tumoren ist aufgrund des engen therapeutischen Fensters von Antikrebsmitteln ein angespanntes Thema. Mit anderen Worten, ein geringer Abstand zwischen der therapeutischen und der toxischen Dosis sowie eine unangemessene Sensitivität und Spezifität haben eine große Nachfrage nach fortschrittlichen Heilverfahren geschaffen [42].
Darüber hinaus hat die Verwendung von Nanomaterialien für die Wirkstoffabgabe an Gewebe in letzter Zeit Aufmerksamkeit erregt. Biokompatibilität und biologische Abbaubarkeit sind zwei wesentliche Merkmale von Biomaterialeigenschaften für die Verfügbarkeit von Nanomaterialien in Abgabesystemen. Biokompatibilität ist erforderlich, um zu verhindern, dass therapeutische NPs die Körpergewebe und -systeme schädigen, und die biologische Abbaubarkeit ist dringend erforderlich, um NPs in ungiftige Verbindungen zu zerlegen und sie einfach aus den Organen zu entfernen [15]. Nach dem Nachweis von Liposomen begannen die Wissenschaftler, sie als Nanomaterialien für die Wirkstoffabgabe einzusetzen. Wie erwähnt, haben Liposomen für therapeutische Zwecke zwei erforderliche Biomaterialeigenschaften:Biokompatibilität und biologische Abbaubarkeit [36]. Auch haben liposomale NPs andere Eigenschaften, die sie für diesen Zweck geeignet machen. Aufgrund der spezifischen Struktur von Liposomen können beispielsweise sowohl Gruppen von hydrophilen (wasserlöslichen) als auch hydrophoben (fettlöslichen) Arzneimitteln darin verkapselt werden. Darüber hinaus schützt die Anwesenheit einer Phospholipid-Doppelschichtmembran in Liposomen die in Liposomen gespeicherten Mittel vor verschiedenen Phänomenen und Schäden, wie Enzymabbau, biologische Inaktivierung durch immunologische Strukturen und chemische Veränderungen in vivo. Dieser Punkt hat zwei wesentliche Vorteile:Erstens bleibt die Struktur der im Liposom eingeschlossenen Moleküle erhalten, bevor sie das Zielgewebe erreichen, und es werden keine Veränderungen daran vorgenommen, und zweitens werden andere gesunde und nicht-Zielgewebe vor der Exposition gegenüber dem Arzneimittel aufgrund der Liposomenmembran und können von diesen Mitteln nicht beeinflusst werden [42]. Liposomen können auch zur Abgabe von genetischem Material, wie DNA, RNA usw. und zu Gentherapiezwecken verwendet werden. Zu diesem Zweck verwendete Liposomen können aus kationischen, anionischen, neutralen Lipiden und Phospholipiden oder einer Mischung davon bestehen [45]. Einige diagnostische und bildgebende Mittel, wie Carbon Dots, können in Kombination von Liposomen oder einzeln zur Krebserkennung und -bildgebung verwendet werden [46]. Obwohl Carbon Dots teilweise für die klinische Anwendung zugelassen sind und in Untersuchungen genutzt werden, bleibt die Zytotoxizität eine schwierige Barriere für ihre breite Anwendung [47]. Die allgemeine Struktur liposomaler Wirkstoff-NPs ist in Abb. 4 dargestellt.
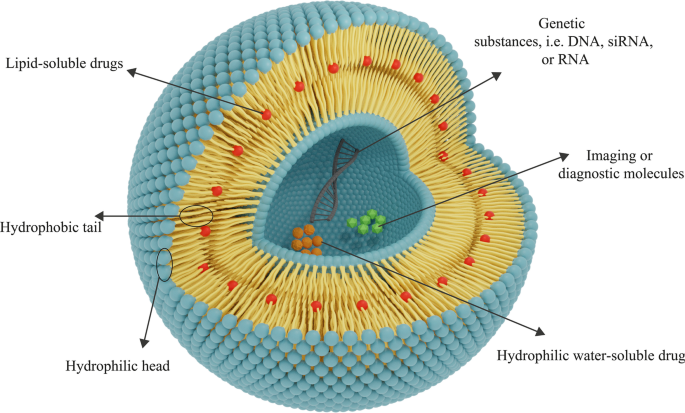
Die allgemeine Struktur der Liposomen besteht aus Phospholipidschichten. Abhängig von der Hydrophilie-Hydrophobizität eines Wirkstoffs wird die geeignete Art von Liposomen für seinen Transport bestimmt. Hydrophile Arzneimittel werden im zentralen hydrophilen Kern eingeschlossen, und hydrophobe Arzneimittel werden in den lipophilen Bereich eingebracht. Liposomen können auch für den Transport von Genen verwendet werden
Die in Liposomen enthaltenen membranbildenden Phospholipide sind nicht toxische Verbindungen und können in einem breiten Größenbereich synthetisiert werden. Die physikalisch-chemischen Eigenschaften von Liposomen hängen von ihren Bestandteilen ab. So können durch Zugabe bestimmter Verbindungen wie Cholesterin, Polyethylenglykol (PEG) usw. Liposomen mit den gewünschten Eigenschaften synthetisiert werden. Außerdem ist die Membran von Liposomen für Riesenmoleküle undurchlässig, was dazu beiträgt, Material besser im Liposom zu halten [48 ]. Alle genannten Eigenschaften des Liposoms machen es als geeignetes Nanomaterial zur Nutzung bei der Abgabe von therapeutischen Wirkstoffen zur Behandlung verschiedener Krankheiten, insbesondere Krebs, aus.
Gregory Gregoriadis, als einer der Pionierforscher auf diesem Gebiet, stellte die Hypothese der Verwendung von Liposomen für die Wirkstoffabgabesysteme auf und stellte fest, dass Wirkstoffverbindungen in Liposomen eingeschlossen werden könnten [49]. Über geeignete Biomaterial- und physiochemische Eigenschaften von Liposomen wurde berichtet. So hat beispielsweise eine Untersuchung von Liposomen, die das in Tiermodellen verwendete Antitumor-Wirkstoff Cytosin Arabinosid enthalten, eine signifikante Verlängerung der Lebenszeit von Mäusen mit L1210-Leukämie gezeigt [50]. Durch das Auftragen von Liposomen kann eine ausreichende Dosis der aktiven Form des Arzneimittels geschützt an die Zielstelle abgegeben werden [42].
Verbesserung der Spezifität und Sensitivität liposomaler NPs für therapeutische Anwendungen
Wie bereits erwähnt, ist es durch die Verwendung verschiedener Moleküle und Polymere möglich, die Struktur und Membran von Liposomen zu verändern und dadurch den Liposomen neue Funktionalitäten hinzuzufügen oder deren Eigenschaften zu verändern [51]. Sowohl die Verlängerung der Zirkulation von Liposomen im Blut als auch die Erhöhung ihrer Fähigkeit zur Akkumulation in spezifischem Tumorgewebe oder pathologischen Stellen durch den EPR-Effekt sind die ersten wichtigen Merkmale, die aufgrund der hohen Clearance von Liposomen berücksichtigt werden sollten. Die Konjugation von PEG-Molekülen an Liposomenmembranen durch chemische Konjugation wurde sequentiell verwendet, um Liposomen diese Funktionalität hinzuzufügen [52]. Die Bedeutung und Rolle von Ethylenglykol-Polymeren bei der Erhöhung der Halbwertszeit von Liposomen, insbesondere der liposomalen therapeutischen NPs in Körperflüssigkeiten wie Blut, wurde vor etwa 20 Jahren zum Ausdruck gebracht [53].
Abuchowski und McCoy machten die ersten Versuche, die Halbwertszeit von Liposomen im Blutkreislauf zu verlängern, indem sie PEG an ihre Struktur konjugierten. Infolgedessen verlängerten ihre Bemühungen im Allgemeinen die Zirkulationszeit von Liposomen und ihre Halbwertszeit im Blutkreislauf [54]. Nach einigen Monaten untersuchten andere Forscher die Möglichkeit, die hohe Clearance von Liposomen durch Zellen des mononukleären Phagozytosesystems (MPS) zu reduzieren. Durch die Anlagerung von PEG an die Oberflächenmoleküle der Liposomen [53] wird erwartet, dass sich die Liposomenzirkulation im Blut verbessert. Es gibt eine Vielzahl von Artikeln in diesem Bereich. Darüber hinaus zeigten PEG-beschichtete Liposomen im Gegensatz zu herkömmlichen Liposomen dosisunabhängige pharmakodynamische Eigenschaften [55]. Unter verschiedenen Polymeren sind PEG-Moleküle eines der Polymere, die an die Liposomenoberfläche angeheftet werden können, um ihre Haltbarkeit in vivo zu verlängern. Auch andere Polymere können hierfür verwendet werden [56]. Abbildung 5 zeigt, wie die PEG-Polymermoleküle das Liposom vor Antikörpern schützen und seine Lebensdauer im Blutkreislauf verlängern können.
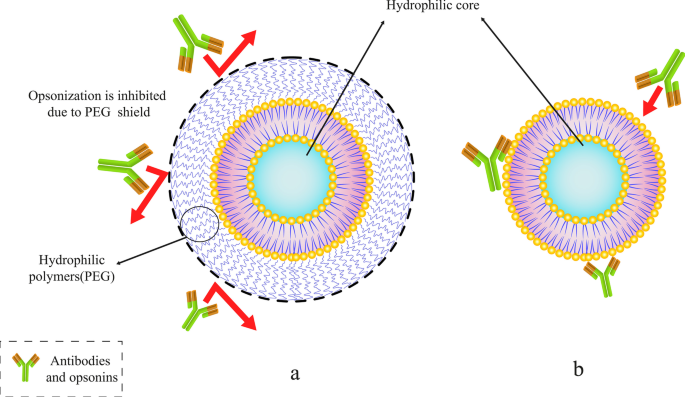
Konjugieren eines spezifischen Polymers wie Polyethylenglykol (PEG) an Liposomen. a PEGylierte Liposomen mit PEG-Polymermolekül-Abschirmung. b Herkömmliches Liposom, gefangen von Antikörpern und Opsoninen
Wie bereits erwähnt, ist es bemerkenswert, dass neben PEG auch andere Moleküle genutzt werden können, um die Zirkulation von Liposomen zu verlängern. Darüber hinaus gehören Polyoxazoline-Polymere zu den Substanzen, die verwendet werden, um die Liposomenmembran zu modifizieren, um deren Halbwertszeit zu erhöhen. In dieser Hinsicht haben Woodle et al. waren die erste Gruppe, die Poly[2-ethyl-2-oxazolin] (PEOZ) zur Synthese von Stealth-Liposomen einsetzte. Ihre Ergebnisse belegen eine Verringerung der Elimination und Aufnahme von poly[2-ethyl-2-oxazolylierten] PETOXylierten-Liposomen, die Ratten durch Leber-Milz-Zellen injiziert wurden [57]. Ihre Ergebnisse zeigten, dass die Konjugation anderer Polymere wie Poly[2-ethyl-2-oxazolin] und Poly[2-methyl-2-oxazolin] (PMOZ) PEG-ähnliche Wirkungen bei der Erhöhung der Halbwertszeit und der Verlängerung der Zirkulation von Liposomen in vivo. Sie verglichen auch die Bioverteilung von PEG-, PEOZ- und PMOZ-konjugierten Liposomen in verschiedenen Organen und Systemen. Die Konsequenzen zeigten auch, dass die Bioverteilung all dieser Liposomen in Blut und Milz fast gleich war, in der Leber jedoch die Verteilung von PMOZ viel geringer war als die der anderen [57].
Schmerzet al. gebundene Dextranmoleküle an die Oberfläche von ULVs. Ihre Ergebnisse zeigten, dass Dextran-konjugierte Liposomen im Vergleich zu herkömmlichen Liposomen eine längere Zirkulation und eine geringere Absorption und Aufnahme durch Leber und Milz aufwiesen. Diese Konsequenz bewies, dass Dextranmoleküle nicht nur die Haltbarkeit von Liposomen im Körper verlängern, sondern auch zur Erhöhung der Stabilität und Regulierung der Wirkstofffreisetzungsrate aus Liposomen eingesetzt werden könnten [58].
Das zweite Problem, das beachtet werden sollte, ist die Fließfähigkeit und Stabilität von Liposomen. Andere Lipide, einschließlich Cholesterin, können im Rahmen von Liposomen verwendet werden. Einige Verbindungen in der Phospholipid-Doppelschicht können gelegentlich durch Cholesterin ersetzt werden, um einige Eigenschaften des Liposoms zu verbessern. Nichtsdestotrotz wurde bewiesen, dass eine Modifizierung des Inhalts der Liposomendoppelschicht und das Ersetzen eines Teils der Phospholipidmoleküle durch bestimmte Verbindungen, insbesondere Cholesterin, die Fließfähigkeit von Liposomen verringern kann [59]. Außerdem erhöht die Anwesenheit von Cholesterin in der Membran von Liposomen die Stabilität ihrer Struktur (sowohl in vivo- als auch in vitro-Experimente). Es verringert auch die Durchlässigkeit und die Möglichkeit des Austritts von eingeschlossenen Substanzen. Cholesterin ist ein hydrophobes Steroid, das mit den hydrophoben Ketten zwischen Phospholipid-Doppelschichten interagiert, um seine Struktur zu stabilisieren, wenn es in der Membran von Liposomen vorhanden ist. Diese Wirkung des Cholesterins ist bei der klinischen In-vivo-Verwertung von Liposomen wesentlich, da sie verhindert, dass sich die Liposomen im Körper in High-Density-Lipoprotein (HDL) und Low-Density-Lipoprotein (LDL) umwandeln. Darüber hinaus können im Blut und intrazelluläre Flüssigkeiten vorhandene Lipidstrukturen einen Eindruck auf Liposomen haben. Lipoproteine wie LDL und HDL beeinflussen injizierte Liposomen und verursachen einen Lipidtransfer und eine Neuanordnung ihrer Membranen. Sie reduzieren auch die Stabilität von wirkstoffhaltigen liposomalen NPs drastisch [12]. Es ist bemerkenswert, dass andere Materialien, wie DNA und andere Moleküle, die in Liposomenmembranen für therapeutische Anwendungen verwendet werden, an dem Cholesterin in der Membran verankert werden müssen. Das Hinzufügen verschiedener Substanzen zu Liposomenmembranen ist eine Möglichkeit, positive Eigenschaften in Liposomen zu erzeugen [42].
Die dritten wesentlichen Merkmale, die berücksichtigt werden sollten, sind die Sensitivität und Spezifität von Liposomen für eine genaue Identifizierung und spezifische Bindung an Zielzellen. Durch Bindung von Verbindungen, wie monoklonalen Antikörpern, Fab Fragmenten und anderen konjugativen Molekülen wie Transferrin und Folat ist es möglich, die Spezifität von Liposomen zu erhöhen, was zu einer spezifischen Bindung an Tumorzellen führt [60]. Darüber hinaus wurde bereits die Verbesserung der Spezifität und Sensitivität von Wirkstoff-Nanocarriern, insbesondere Liposomen, untersucht. Mohammad J. Akbar et al. untersuchten Peptid-PEG-Lipid-konjugierte Liposomen zur Behandlung von kleinzelligem Lungenkrebs (SCLC). Ihre Ergebnisse zeigten, dass die Bindung des Antagonistenpeptids Gastrin Releasing Peptide Receptor (GRPR) an Liposomen die Spezifität und Akkumulation dieser Liposomen in GRPR-exprimierenden Zellen erhöhen könnte. Sie behaupteten auch, dass diese an Peptide gebundenen Liposomen aufgrund der Hochregulierung von GRPR-exprimierenden Genen in ihnen zur Behandlung von Lungenkrebszellen verwendet werden könnten [61].
Schließlich wurden PEGylierten Liposomen aufgrund ihrer entsprechenden Eigenschaften Medikamente und Medikamente zugesetzt, und diese liposomalen Strukturen wurden nun für die industriell-klinische Verwendung etabliert [62]. Antikörper wurden auch in frühen Studien verwendet, um die Fähigkeit der Liposomen, an Zielzellen zu binden, zu erhöhen [63]. In diesem Fall wurde eine rezeptorvermittelte Endozytose durch Liposomen durchgeführt, um in die Zelle einzudringen [64]. Inzwischen wurden verschiedene Methoden entwickelt, um Antikörper an Liposomen zu binden [65]. Studien an Antikörper-konjugierten Liposomen haben gezeigt, dass die Toxizität von Krebsmedikamenten gegen kultivierte Tumorzellen mit der Konjugation von Antikörpern an Liposomenoberflächen zunimmt [66]. Wenn Antikörper auf die Oberfläche von PEG-Liposomen aufgebracht wurden, wurde das Relikt von Antikörpern zur Anheftung an ihre Zielrezeptoren durch PEG-Polymere verschleiert, insbesondere wenn die an das PEG gebundenen Seitenketten lang waren [67]. Daher sollten Wissenschaftler die gleichzeitige Verwendung von PEG und Antikörper für die Liposomenmedikation und ihre Nachteile in Betracht ziehen.
Der vierte wichtige Faktor bei der therapeutischen Anwendung von Liposomen ist die Etude der Freisetzung von darin eingeschlossenen Arzneimitteln. Die Anpassung von Liposomen für die Entnahme von Arzneimitteln in ihnen, die von den anormalen Zuständen des geschädigten Gewebes betroffen sind, ist eines der entscheidenden Probleme bei der klinischen Verabreichung von Liposomen. Darüber hinaus ist die Verwendung temperaturempfindlicher Verbindungen, des pH-Werts oder eines spezifischen Metaboliten in der Oberfläche von Liposomen, der an die Gewebe- und Membranoberfläche der Zielzellen binden kann, eine Methode, um diese Medikamente präzise freizusetzen. Utilizing this method can result in the specific effect of liposomes on the membrane surface of target cells and also release the drug content inside them [68].
The releasing rapidity of compounds entrapped in liposomal NPs is the fifth substantial criterion for adjusting the dose of drugs available at the target site. One of the essential objects that should be considered for the proper usage of all kinds of drug delivery systems, including liposomes, is the releasing rate of drugs and regulation. With regard to liposomal drug delivery systems and NPs, it is worth mentioning that the encapsulated substances in the liposomes are not biologically available and can only be bioavailable while it is released from the initial state. Therefore, drug-containing liposomes can provide the ability to increase the concentration of bioavailable drugs for cancerous tissues and to improve the quality of treatment and therapeutic efficacy can be achieved on condition that the rate of drug release from the liposome is adjusted [69]. Furthermore, it has been proven that changing the liposome bilayer content and replacing some phospholipids with certain compounds, especially steroid molecules like cholesterol, can decrease the permeability and unintended leakage of the compounds stored in them [70]. Consequently, this advantage can be exploited to adjust the release rate of the encapsulated compound. Once released, the drugs must penetrate sufficiently into the cell and make the necessary physiological-biochemical changes to exert their impact.
As it is mentioned earlier, various compounds, including aptamers, can be conjugated to liposomes. In this regard, Mohammad Mashreghi et al. applied anti-epithelial cell adhesion molecule (anti-EpCAM) as an aptamer to functionalize Caelyx® liposomes. Their experiment outcomes determined that functionalization of Caelyx® with this aptamer could enhance the merits of this liposomal drug and made it a viable option for cancer treatment [71]. Figure 6 shows the structure of different types of liposomes that are used in vitro or for clinically scientific purposes schematically.
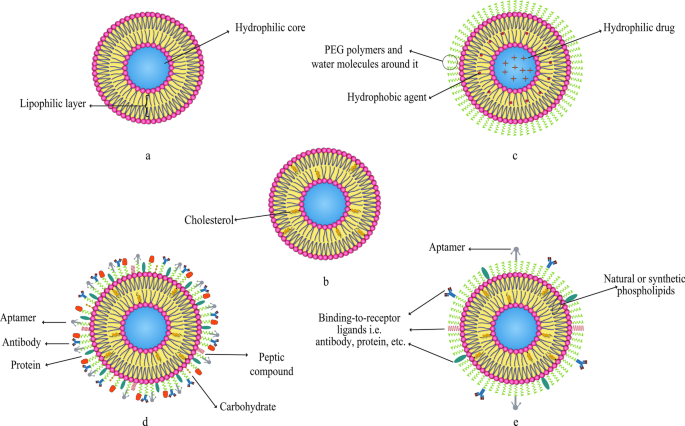
Various kinds of liposomes. a Conventional liposome; b cholesterol-conjugated liposome; c PEGylated or stealth liposome; d ligand-targeted liposome; e multi-functional liposome
The passage of drugs through lysosomes to enter cells (which have low pH and many degrading enzymes) is the sixth most important factor for the practical application of conjugated medicines to liposomes. To protect therapeutic agents from unwanted conversions in extracellular and intracellular space, cell-penetrating peptides are attached to the liposome surface [72].
On Liposomal Drugs Pharmacology:Pharmacokinetics and Pharmacodynamics
The assessment of pharmacological attributes, as an essential part of medicine and pharmaceutical science, is required not only to gain a better understanding of liposomes pros and cons as drug carriers but also to confirm and evaluate them in clinical trials. The pharmacological properties of liposomal drugs and their interactions with the body can be examined in two various aspects:pharmacokinetic (the effect of the body on therapeutic compounds) and pharmacodynamics (how medications act and impact the body and cellular pathways) [73]. In general, the utilization of liposomes for drug delivery in cancer treatment or other disorders requires the elevation of these agents' effectiveness on the one hand, and reducing their toxicity toward normal tissues on the other hand. Subjects such as the proper administration route of NP-based drugs, their circulation in the bloodstream and half-life, their biological distribution in tissues, and their cellular metabolism, as well as their elimination, metabolization and clearance, have been studied in the field of pharmacokinetics [74]. The pharmacokinetics of liposomes primarily study the bioavailability of liposome-conjugated drugs in various body fluids and tissues. Indeed, the study of chemical decomposition and biological excretion, and liposome uptake and purification are also considered in pharmacokinetics. The results of studies on pharmacological advantages of using liposomal drugs (regardless of the type of liposomes applied in the DDS) instead of free drugs showed that:
Primarily, liposome can modify the drug release profile to a sustained release, and consequently, reduce the requirement for constant injection. Secondly, it can extend the presence of the drug in the bloodstream and body fluids, and as a consequence, increase its half-life. Thirdly, it has the potential to lead to better bio-distribution in cancerous tissues while reducing drug influences on healthy tissues due to limited particle size to cross the Endothelium of healthy capillaries. Ultimately, it reduces drug metabolism and inactivation in plasma before reaching the target tissue, in addition to its positive effect on the clearance of drug metabolites [75, 76].
However, some changes are required in the pharmacokinetics of liposomes to increase their solubility, specificity, and sensitivity. These modifications enable them to overcome chemotherapy-resistant cells, enhance the efficacy and half-life. Moreover, their toxicity or unintended metabolic compounds product as a result of their metabolization should be decreased by these modifications [77].
After consuming liposomal drugs administration, they enter the body and circulate in the bloodstream with a specific half-life. Their size and formative composition determine the half-life of liposomal medications. Moreover, rapid clearance of liposomal drugs from the body can reduce their duration of action and therapeutic index. As aforesaid, appending hydrophilic polymers such as PEG to liposomes is able to decrease their clearance rate and solve this challenge [78]. Also, it is possible to adjust the fluidity and drug-release rate of the liposome membrane by adding cholesterol molecules.
The application of liposomes for drug delivery may lead to some changes in drug pharmacokinetics [79]. The ability of liposomes to change the pharmacokinetic properties of the various drugs and medications is one of their significant benefits in drug delivery systems [80]. Concerning the process of liposome clearance and elimination, it is obvious that liposomal structures are affected by plasma proteins after being administered. For instance, after injection of liposomal nanoparticles opsonins are adsorbed on the surface of the liposomes. Opsonins are plasma protiens which mostly include immunoglobulins and fibronectin [42]. Opsonins presence on the surface of liposomes will result in their elimination by MPS, as one of the significant elimination section of various drugs from blood and body fluids. They also clear liposomes through the attachment of some receptors such as complement C3b and Fc to opsonins-liposomes complex [81]. Various tissues and cells such as liver kupffer cells, macrophages present in the spleen, bone marrow, and lymph nodes are involved in the clearance of liposomal NPs [82].
According to the International Union of Pure and Applied Chemistry (IUPAC) definition, pharmacodynamics refers to the study of the pharmacological impact of compounds on living systems and the biochemical and physiological consequences of these effects [83]. The increased elusion to identify therapeutic agents when encapsulated in liposomes has been recognized as one of the pharmacodynamical benefits of liposomes utilization [84].
Furthermore, the physicochemical characteristics have significant influences on the pharmacology of liposomal drugs. The particle size, electrical charge of membrane, and the composition of membrane lipids are some of these physicochemical properties that can affect the pharmacokinetics and pharmacodynamics of the agents. Firstly, there is a direct relationship between the particle size of nanoparticles, including liposomes, and their clearance rate. By increasing the size of NPs, their elimination rate by the immune system and MPS cells will also enhance [85]. Secondly, it is worth mentioning that the net charge of liposome membranes is a consequence of the electrical charge of phospholipids and their other constituting particles that made them up. As a result, a rise in the membrane charge is associated with enhanced clearance rates of these agents [86]. The composition of membrane lipids and other structural features (such as hydrophilic core radius) also remarkably affect the pharmacokinetics of liposomal drugs [87].
More importantly, it has been hypothesized that different types of liposomes exhibit distinct drug kinetics/dynamics depending on their various structures. The drug release rate also rests on the number of phospholipid bilayers and the content of loaded drug compounds. It is also contingent upon the hydrodynamic diameter, total volume, and other pharmacokinetic properties as well [88].
Administration Route of Liposomal Drugs
Like many different drugs, NP-based liposomal medicines can be administered from a wide variety of routes. In other words, oral consumption [89] and distinct injection methods such as intravenous (I.V.) administration and various local injections are among the common administration routes of liposomal drugs [90]. The usage of nanoparticles, including liposomes, for drug delivery via oral administration has been highlighted as an effective strategy since the nanoparticles increase the bioavailability of medicines, improve their interaction with cells, and prevent any modifications in the molecular structure of the drug due to enzymes and gastric juices in the gastrointestinal tract. Moreover, they have the ability not only to enhance the release of remedial molecules into the mucosal and epidermal layer but also to protect drugs from unwanted changes during the first pass effect [89]. Intravenous injection is used as the primary administration route for many liposomal drugs approved by the FDA or other authorities [42]. On the other hand, subcutaneous (S.C.), intradermal (I.D.), intraperitoneal (I.P.), and intramuscular (I.M.), classified under the title of the local injection, are also utilized for administration of liposomal drugs [90,91,92].
Liposomal Drugs Fate In Vivo and Their Targeting Mechanism of Action
Following administration of the liposomal drugs, they reach the pathological lesions at the target site through the bloodstream and accumulate there. The mechanism of action of liposomal drugs on tumors starts with their accumulation at the target site, uptake of them by tumor cells, and the release of free drugs [93]. Subsequent to entering the body, liposomal drugs reach the tumors through various targeting mechanisms of action and then interact with cells in different ways [94]. In general, tumor-targeting mechanisms are divided into two categories:passive and active targeting. Passive targeting refers to the mechanisms in which liposomes are spontaneously accumulated at the tumor site and interact with target cells without the presence of a specific ligand [95]. The effect of enhanced permeability and retention (EPR) has been suggested as the most critical passive targeting mechanism. To be precise, the spontaneous accumulation of therapeutic NPs and liposomal drugs at the tumor site is called the EPR effect [96]. This phenomenon can be assigned to the leaky nature of tumor tissue vessels, unlike normal tissue capillaries, which makes them permeable to molecules and NPs. Consequently, This ultimately leads to the accumulation of drug compounds in these tissues and the effect of EPR [97]. The ultimate fate of the drug in the intracellular fluid and cytoplasm of tumor cells depends on several factors such as release mechanism, nanocarrier constituents, and molecule structure [98]. In healthy tissue, the number and the shape of capillaries are proportionate and normal, respectively. However, in cancerous organs, unlike healthy tissue, the number and the structure of capillaries are higher and deformed, respectively, because of the angiogenesis process. Moreover, the tumor capillaries structure is destroyed, and the endothelial phalanx cells are diminished. As a result, the volume of plasma fluid leaking into the intercellular space will be enhanced. In healthy tissue, however, capillary phalanx cells retain cellular tight adhesions, preventing NPs, small molecules, and liposomal drugs from seeping into the intercellular space [99]. The EPR effect in cancerous capillaries and their difference with normal and healthy tissue vessels are illustrated in Fig. 7.
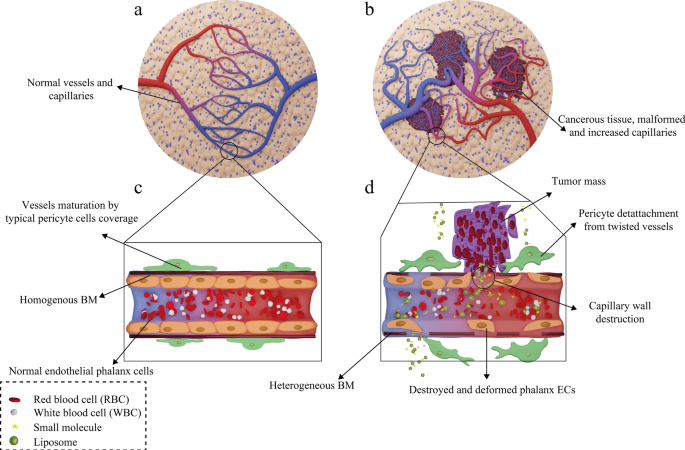
Mechanism of action of the drug-containing liposomes on tumor cells via EPR effect. a Healthy tissue and its normal capillaries; b cancerous tissue with increased-deformed vessels; c structure of normal and healthy vessel; d destructions and deformed capillary in tumor tissue
On the other hand, active targeting has attracted considerable attention as one of the targeting mechanisms of action owing to its appropriate effectiveness and high specificity. Active targeting includes various types and is also generally aimed to reduce the off-target impacts of liposomal NPs on healthy cells and non-target tissues [95]. In this method, molecules such as monoclonal antibodies, small molecules, signal peptides, vitamins, particular carbohydrates, glycolipids, or aptamers are generally utilized for surface modification of liposomes [100, 101]. Moreover, active targeting can be split into various subtypes according to diverse features. For instance, it can be classified into two general categories:
- 1.
Targeting tumor cell and cancer tissue receptors:This method relies on conjugating specific molecules to the membrane surface of liposomes, making them able to bind to special or overexpressed receptors on cancer cells [102]. In cancer cells, upregulation of different genes causes an increase in the expression of specific cell surface receptors in response to enhanced metabolic demands for rapid cell proliferation [103]. In active targeting, particular molecular modifications can be applied for targeting specifically the overexpressed surface receptors of cancer cells, such as folate receptor (FR), transferrin receptor (TfR), or Epidermal growth factor receptor (EGFR) [95]. In this regard, the role of folate receptors in cancer cells is to increase folic acid uptake [104], whereas transferrin receptors bind to transferrin (as a free molecule with 80 kDa weight in serum) and cause endocytosis of this monomeric glycoprotein to occur [105]. Moreover, EGFR receptors are a class of tyrosine kinases involved in cellular processes such as tissue differentiation and repair. The expression of this receptor in cancer cells is significantly increased due to its involvement in processes such as angiogenesis, cell proliferation, and metastasis [106].
- 2.
Utilizing tumor microenvironment as the target:In this method, changes in the surface of liposomes are exploited to enable them to target signal peptides or other receptors in the microenvironment of cancer cells. In other words, this active targeting mechanism can inhibit the growth of tumor cells and metastasis, prevent genotypic and phenotypic variations in neovascular endothelial cells, and control drug resistance [107]. Furthermore, some receptors in the tumor microenvironment, such as Vascular endothelial growth factor (VEGF), Vascular cell adhesion protein (VCAM), matrix metalloproteases, and integrin, are targeted in this mechanism [95].
Cellular Uptake of Therapeutic NPs and the Effect of Liposomal Drugs on Targeted Cells:Actions and Interactions
As it is mentioned earlier, liposomes are able to target tumor cells either passively or actively. After the liposome reaches the cancerous cells and the tumor environment through the targeting mechanism, it can release its therapeutic content and exert its effects by means of various mechanisms. Consequently, lipid composition, the surface charge of the membrane, type of cancer, type of target cells, as well as the presence of specific ligands on the liposome membrane, can influence the cell-liposome interaction [108].
Figure 8 illustrates different types of liposomes interactions with target cells. After being injected into the body, drug-containing liposomes travel to different tissues through blood vessels and eventually reach their target cells based on their surface ligands. These liposomes can bind to cellular receptors via these ligands, which is called specific absorption [42]. Albeit, receptor-free liposomes can also adhere to the target cell surface through molecular attractions, electrostatic forces, and molecular interactions called non-specific absorption. Following liposomes binding to the cell, the therapeutic agent is released into the cytoplasm, and its effects may be produced in different ways. The liposomal nanocarriers can be entirely fused to the plasma membrane of the cell and release the drug. Drug compounds are also able to be released from the liposome into the cell and to enter the cell through micropinocytosis or passive diffusion without the occurrence of fusion. Liposomes may directly interact with the cell or exchange lipid fragments with the cell membrane through protein-mediated processes. At the same time, the drug may act on the cell and exert the therapeutic effects of the liposomal drug. However, some liposomes are capable of entering through endocytosis (specific or nonspecific). In particular, liposomes penetrating the cell via this passage can have various destinies. It is possible for them to combine with lysosomes. In such cases, lysosomal enzymes affect the structure of the drug by reducing the pH of the phagolysosome sac. Ultimately, liposomes release the drug by fusing it to the cell membrane or endocytosis, and after that, medications exert their therapeutic effect [42, 62]. All possible ways for the liposome to penetrate the cell and exert its effect are depicted and compared in Fig. 8.
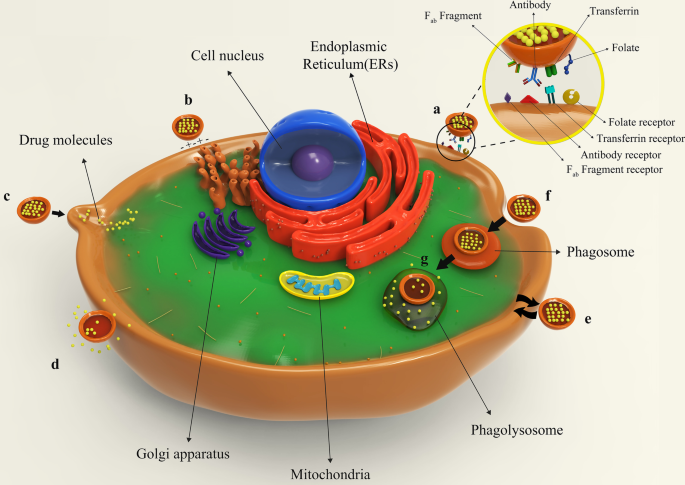
Binding of liposomes to the target cell. a Specific attachment via ligand-receptor interaction; b non-specific absorption of liposomes through intramolecular-electrostatic forces; c the attachment and fusion of liposome to the cell membrane and drug release; d liposome arrival to the target cell and drug release without fusion; e exchange lipid fragments between the cell membrane and liposome through protein-mediated processes; f endocytosis of liposome by target cell; g lysosomal digestion of liposome in the cell cytoplasm
On the other hand, NP-based medications can undergo endocytosis, pinocytosis, or phagocytosis by the target cells. Endocytosis is known as the process in which compounds outside the cell space approach the cell membrane and then enter the cell as a vesicle [109]. Pinocytosis, also recognized as fluid endocytosis, occurs when small molecules or suspensions are introduced into a cell through a vesicle by creating an invagination in the cell membrane. Moreover, pinocytosis vastly occurs in human cells to absorb fat droplets. In an immunological study, Yuriko Tanaka et al. reported that liposome-coupled antigens pinocytosis can be performed by antigen processing cells (APC). This report had proved that liposomes can undergo pinocytosis mechanisms [110]. In phagocytosis, particles larger than 0.5 μm are engulfed by immune cells, it may also occur for liposomes (especially for MLVs and liposomes larger than 500 nm). For example, Jitendra N. Verma et al. confirmed the occurrence of phagocytosis on liposomes by a study on the phagocytosis of liposomes with malarial antigens by macrophages [111].
Kaposi's Sarcoma, One Instance of Successful Liposomal Drugs Applications
Kaposi's sarcoma is a progressive multifocal anti-proliferative cancer primarily known as endometrial sarcoma. This cancer is more common in HIV patients whose immune system is weakened. Furthermore, it has been commonly seen in skin tissue and may also involve other tissues. Hence, this disorder is generally referred to as skin mucosal sarcoma [112]. To treat this disease, modified long-circulating liposomes can be helpful. In this regard, liposomes passively target tumor cells. Moreover, the effect of EPR and specific binding increases the concentration of the therapeutic drug in cancer tissues 5 to 11 times higher than normal skin [113]. For this purpose, Doxorubicin is used for the treatment of this disease. Correspondingly, entrapment of the doxorubicin into liposomes (which was PEGylated to prolong its half-life) prevents normal tissues from being exposed to the drug. It also reduces drug uptake by these healthy doxorubicin-sensitive tissues such as the heart [114].
Additionally, the liposomal form of doxorubicin, Doxil, is a type of anthracycline drug which is approved for clinical administration by US-FDA. It is used to treat AIDS-related Kaposi sarcoma and multiple myeloma [115]. Doxil has better therapeutic efficacy and less toxicity than free doxorubicin, which can be attributed to its ability to target tumors indirectly. It is also passive targeting due to leakage of tumor vessels and the EPR effect [116]. Moreover, the Doxil unilamellar liposomes are < 100 nm in size and have been used to treat various cancer types [42]. Analyses have also proved that free doxorubicin concentration is lower than that of Doxil at the target tissue site [117]. In this regard, Ogawara et al. investigated the effect of Doxil (formed by binding doxorubicin to PEG liposomes) on cancer cells in male mice and showed that PEG liposomal doxorubicin or Doxil1 had been effective on both doxorubicin-resistant and doxorubicin-sensitive C26 cell groups [118]. This can highlight the significance of the exploitation of liposomal NPs. Because they can be consumed to overcome the resistance of cancer cells to common chemotherapy agents at low costs without time-consuming research works to discover new clinical therapeutic compounds [119]. The application of nanoparticles, such as liposomes, to deliver doxorubicin to tumor tissues has been widely investigated. Entrapment of ATP-binding cassette transporter superfamily B member 1 (ABCB1) substrate doxorubicin into liposomes can increase drug uptake and enhance its intracellular distribution within cancer cells, especially ABCB1-expressing cancer cells [120]. The simple structure of Doxil is illustrated in Fig. 9.
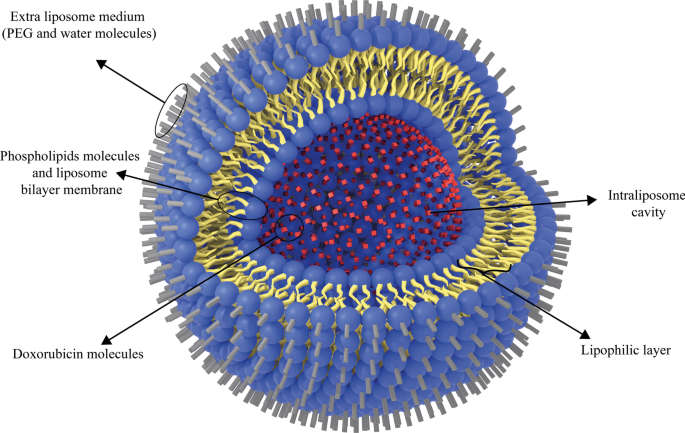
The schematic structure of Doxil drug. Doxorubicin drug molecules are entrapped in the hydrophilic cavity of unilamellar PEGylated liposomes
Furthermore, liposomal nanomaterials can be exploited for the treatment of infectious diseases. Systemic fungal infection is one of the most challenging conditions that is usually treated with amphotericin B, which is highly toxic to kidney cells. For this purpose, the usage of liposome-entrapped amphotericin B can reduce the toxicity of this drug compared to its free form [48]. Unilamellar liposomes have been used to entrap this agent. It has proven that liposomal amphotericin B is more effective than the free drug form [121]. Based on the formulation, these liposomes also alter the bio-distribution of amphotericin B, such as anticancer drugs, which in turn not only arrange the mechanism of action but also increase the effective dosage concentration at the target tissue [122]. AmbiSome, liposomal form amphotericin B, is approved for public administration too. Other approved liposomal drugs, from anti-fungal medications to cancer therapeutic agents, are summarized in Table 1.
Although the application of liposomal NPs to treat cancer has been touted as a viable solution for drug delivery and affecting tumor cells, drug delivery to cancerous tissues in the central nervous system (CNS) has remained a significant challenge. In addition, drug delivery to central nervous system cells faces many turbulences owing to a blood–brain barrier (BBB). However, this problem can be partially solved by developing new methods and using lipid-based compounds [136].
Liposomal Nanoparticles in the Investigational Phase for Therapeutic Purposes
Liposomal siRNA
RNA is a type of genetic molecule with a variety of functions, including translation and transcription processes. The discovery of small-interfering RNA (siRNA) is a significant advance in biology in the last decade [137]. Synthetic siRNAs can be utilized to target oncogenes and their mRNAs. Furthermore, siRNAs can be applied for targeting genes contributing to the carcinogenesis, proliferation, and metastasis of tumor cells or their resistance to standard chemotherapies and radiation [138]. Therefore, it has been considered a modern method for cancer therapy. On the other hand, the nanoparticles used to deliver siRNA must possess properties such as biodegradability, great bio-distribution, low toxicity, etc. All of these features can be offered by liposomes making this popular drug delivery system a promising candidate for this purpose [28]. siRNAs bound to neutral lipid-based NPs are well isolated from these liposomes. They also influence ephrin type-A receptor 2 (EphA2), focal adhesion kinase (FAK), neuropilin-2, Interleukin 8 (IL-8), and TROJAN Mobile Remote Receiving System/erythroblast transformation-specific (TMRRS/ERG), Elongation factor 2 kinase (EF2K) or Bcl-2 pathways. Following the occurrence of this mechanism, a suitable antitumor effect has been observed against ovarian, colon, and breast cancer cells, etc. [139, 140]. Numerous studies have been conducted on siRNA delivery by liposomes, and in most of them, the cationic lipid Dioleoyl-3-trimethylammonium propane (DOTAP) has been widely expended in the structure of liposomes. Due to DOTAP high positive charge, this cationic lipid can be toxic to cells. It can stimulate cellular hemolysis and reduce ultimate biocompatibility as well. This has challenged the application of this lipid in the composition of liposomes applied for siRNA delivery [141].
Liposomal Curcumin Nanoparticles
Curcumin-conjugated liposomes are another instance of liposomal nanoparticle usage. Curcumin is a natural polyphenolic and hydrophilic compound that is abundant in the Curcuma longa plant and can be mainly prepared from turmeric extraction. Nowadays, the anticancer effect of curcumin has been well indicated against many tumor cells, such as breast cancer, liver carcinoma, and prostate cancer, etc. [142]. The primary mechanism of action of curcumin against cancer cells is to interfere with the translation of proteins such as Bcl-xl and regulate apoptosis by influencing their process, controlling the release of reactive oxygen species (ROS) and cytochrome, regulating molecular factors such as cyclin affecting the cell cycle. On the other hand, curcumin can damage the nuclear and mitochondrial DNA structure of liver cancer cells, thereby disrupting their function [143]. In comparison with free curcumin, the application of liposomal curcumin improves pharmacokinetics and pharmacodynamics while reducing the dosage required to target tumors. Matheus Andrade Chave et al. explored curcumin-containing liposomes by inserting curcumin molecules into the MLV liposome [144]. The synthesis of liposomal curcumin and curcumin structure are described in Fig. 10.
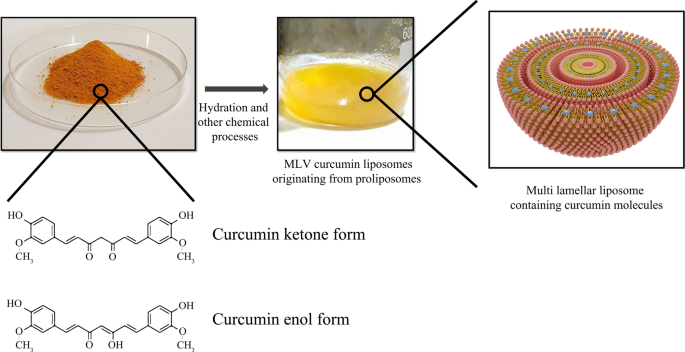
An overview of curcumin powder and liposomal curcumin synthesis. Chemical reactions performed for liposomal curcumin production and curcumin molecule structure in various forms are simply demonstrated
In addition, liposomes prepared for therapeutic research applications can be synthesized by employing various methods. For example, Qiao Wang et al. exploited the ultrasonication and lipid film-hydration method to synthesize daidzein long-circulating liposomes (DLCL) [145]. Xiaoyuan Ding et al. also used the film hydration method for the synthesis of aptamer and Au-NPs (Apt-Au)-modified Morin pH-sensitive liposome. Their outcomes showed high biocompatibility and insignificant toxicity of these liposomal structures and highlighted these liposomes as a viable option for selective targeting of tumors [146].
Other Liposomal NPs in the Investigational Phase
Several liposomal drugs have been synthesized and utilized in various medications at the investigational phase. For instance, CPX-1 was produced by entrapping the antitumor agents, Irinotecan and floxuridine (1:1 molar ratio) in liposomes, and was designed to treat advanced colorectal cancer. This therapeutic nanoparticle is in phase II research status [128]. Lipovaxin-MM is another momentous liposomal nanoparticle in phase I research prepared by placing melanoma antigens in liposomes and mainly administrated for immunotherapy of malignant melanoma. This agent is also under investigation [128].
Schlussfolgerung
As spherical structures in liquids, liposomes can be applied as a promising option for cancer therapy and drug delivery, as well as imaging, and disease management. By reviewing liposomes pros and cons, scientists will be able to improve them in future research works.
Some opportunities and challenges in liposomes utilization are described in the following. One of the convenient features of liposomes is their morphological similarity to cells (presence of phospholipids), as well as increasing the effectiveness of the drugs. As a negative point, liposomal phospholipids may sometimes undergo hydrolysis or oxidation reactions which may be problematic. Other pros of liposomes include increased stability of the encapsulated drug in it, reduced contact of sensitive tissues with therapeutic molecules, decreased drug toxicity, improved pharmacokinetic and pharmacodynamics properties, the ability to regulate the rate of drug release, and the potential of their structure to accept the desired chemical modification. In contrast to these opportunities, there are some challenges such as leakage or unintended entrapment of drugs, low liposome bioactivity, decreased-solubility, rapid clearance of conventional liposomes from the blood by the reticuloendothelial system (RES), and problems caused by continuous intravenous administration or local injection.
Besides examining the advantages and disadvantages of liposomes, we should take their proper targeting mechanism of action into account. Passive targeting is considered a beneficial mechanism due to the abundant clinical evidence and experience. It also increases the circulation time of liposomal drugs. The problem of this mechanism lies in its non-specific drug delivery and its physiological barriers. In contrast, beneficial features of active targeting include increased specificity in drug delivery, the possibility of overcoming chemotherapy-resistant tumor cells, and reduced off-target effects. However, the difficulty in identifying accurate binding sites on cancer cells and the lack of adequate evidence of its former utilization have led to some ups and downs in its application.
Liposomes are reasonable candidates for elevating the effectiveness of current anticancer agents and preventing the incidence of drug resistance. Future research in this area should be focused on further investigation into the properties of liposomal structures. To probe about drug entrapment in therapeutic nanoparticles, including liposomes, much more detailed examinations will be required.
Abkürzungen
- WHO:
-
World Health Organization
- VNPs:
-
Viral nanoparticles
- NPs:
-
Nanopartikel
- US FDA:
-
United States Food and Drug Administration
- DDSs:
-
Drug delivery systems
- PC:
-
Phosphatidylcholin
- SM:
-
Sphingomyelin
- PS:
-
Phosphatidylserin
- PE:
-
Phosphatidylethanolamine
- ULVs:
-
Unilamellar vesicles
- OLVs:
-
Oligo lamellar vesicles
- MLVs:
-
Multilamellar vesicles
- SUVs:
-
Small unilamellar vesicles
- RBF:
-
Round-bottom flask
- LNs:
-
Liposomal nanoparticles
- MPS:
-
Mononuclear phagocytosis system
- PEG:
-
Polyethylenglykol
- PEOZ:
-
Poly [2-ethyl 2-oxazoline]
- PETOXylated:
-
Poly [2-ethyl-2-oxazolylated
- PMOZ:
-
Poly [2-methyloxazoline]
- HDL:
-
High-density lipoprotein
- LDL:
-
Low-density lipoprotein
- SCLC:
-
Small cell lung cancer
- GRPR:
-
Gastrin-releasing peptide receptor
- Anti-EpCAM:
-
Anti-epithelial cell adhesion molecule
- IUPAC:
-
International Union of Pure and Applied Chemistry
- I.V.:
-
Intravenous
- S.C.:
-
Subcutaneous
- I.D.:
-
Intradermal
- I.P.:
-
Intraperitoneal
- I.M.:
-
Intramuscular
- EPR:
-
Verbesserte Durchlässigkeit und Retention
- fR:
-
Folate receptor
- TfR:
-
Transferrin receptor
- EGFR:
-
Epidermaler Wachstumsfaktorrezeptor
- VEGF:
-
Vaskulöser endothelialer Wachstumsfaktor
- VCAM:
-
Vascular cell adhesion protein
- APC:
-
Antigen-presenting cells
- ABCB1:
-
ATP-binding cassette transporter superfamily B member 1
- HSPC:
-
Hydro soy phosphatidylcholine
- DSPG:
-
1,2-Distearoyl-sn-glycero-3-PG
- DOPC:
-
Dioleoylphosphatidylcholine
- DPPG:
-
1,2-Dipalmitoyl-sn-glycero-3-phosphoglycerol
- DSPC:
-
1,2-Distearoyl-sn-glycero-3-phosphocholine
- AML:
-
Acute myeloid leukemia
- ALL:
-
Acute lymphocytic leukemia
- DSPE:
-
1,2-Distearoyl-sn-glycero-3-phosphoethanolamine
- DOPE:
-
Dioleoylphosphatidylethanolamine;
- EPG:
-
Esterified propoxylated glycerols;
- DMPC:
-
1,2-Dimyristoyl-sn-glycero-3-phosphocholine
- DOPS:
-
1,2-Dioleoyl-sn-glycero-3-phospho-L-serine
- POPC:
-
1-Palmitoyl-2-oleoyl-sn-glycero-3-phosphocholine
- DMPG:
-
1,2-Dimyristoyl-sn-glycero-3-phosphoglycerol
- MPEG:
-
Methoxypolyethylene glycols.
- CNS:
-
Central nervous system
- BBB:
-
Blood–brain barrier
- siRNA:
-
Small-interfering RNA
- EphA2:
-
Ephrin type-A receptor 2
- FAK:
-
Focal adhesion kinase
- IL-8:
-
Interleukin-8
- TMRRS/ERG:
-
TMRRS/ERG TROJAN Mobile Remote Receiving System/erythroblast transformation-specific
- EF2K:
-
Elongation factor 2 kinase
- DOTAP:
-
Dioleoyl-3-trimethylammonium propane
- ROS:
-
Reaktive Sauerstoffspezies
- DLDC:
-
Daidzein-Liposomen mit langer Zirkulation
- RES:
-
Reticuloendothelial system
Nanomaterialien
- Die richtige Pumpenauswahl ist für Anwendungen zur Saatgutbehandlung unerlässlich
- Nanofasern und Filamente für eine verbesserte Wirkstoffabgabe
- Nanopartikel für die Krebstherapie:Aktuelle Fortschritte und Herausforderungen
- Umweltverträgliche Metall-organische Gerüste als Wirkstoffabgabesystem für die Tumortherapie
- Zellbasierte Arzneimittelabgabe für Krebsanwendungen
- Zebrafisch:Ein vielversprechendes Echtzeit-Modellsystem für die nanotechnologisch vermittelte neurospezifische Wirkstoffabgabe
- 131I-gespurte PLGA-Lipid-Nanopartikel als Wirkstoffträger für die gezielte chemotherapeutische Behandlung von Melanomen
- UV-Behandlung flexibler Kupfer-Nanodraht-Gitterfilme für transparente Leiteranwendungen
- Nukleosid-Lipid-basierte Nanoträger für die Sorafenib-Verabreichung
- 3D-gedruckte Mikroroboter versprechen Arzneimittelabgabe



