fokussierte ultraschallverstärkte multifunktionale Nanopartikel mit niedriger Intensität zur Integration von Ultraschallbildgebung und synergistischer Therapie von metastasierendem Brustkrebs
Zusammenfassung
Es wird angenommen, dass die Metastasierung von Brustkrebs die Prognose negativ beeinflusst. Die sonodynamische Therapie (SDT) profitiert von den bemerkenswerten tiefenwirksamen und nicht-invasiven Eigenschaften und weist eine ganze Reihe von Potenzialen auf, die zur Krebsbehandlung führen. Um die Einschränkungen der Monotherapie zu lindern, wurde eine multifunktionale Nanoplattform erforscht, um die synergistische Behandlungseffizienz zu realisieren. Hier etablieren wir ein neuartiges multifunktionales Nanosystem, das Chlorin e6 (Ce6, für SDT), Perfluorpentan (PFP, für Ultraschallbildgebung) und Docetaxel (DTX, für Chemotherapie) in einer gut konstruierten PLGA-Kern-Schale-Struktur einkapselt. Die synergistischen Ce6/PFP/DTX/PLGA-Nanopartikel (CPDP-NPs) mit ausgezeichneter Biokompatibilität und Stabilität ermöglichen vor allem die weitere Anwendung. Bei Bestrahlung mit fokussiertem Ultraschall niedriger Intensität (LIFU) konnte die verbesserte Ultraschallbildgebung sowohl in vitro als auch in vivo gezeigt werden. Noch wichtiger ist, dass die Nanopartikel in Kombination mit LIFU eine faszinierende Antitumorfähigkeit durch Ce6-induzierte zytotoxische reaktive Sauerstoffspezies sowie DTX-Freisetzung aufweisen, um eine konzertierte therapeutische Wirksamkeit zu erzielen. Darüber hinaus aktiviert diese Behandlungsstrategie eine starke Antimetastasierungsfähigkeit, durch die Lungenmetastasenknötchen signifikant reduziert wurden. Die Ergebnisse deuten darauf hin, dass die SDT-orientierte Nanoplattform in Kombination mit Chemotherapie als vielversprechender Ansatz zur Verbesserung einer wirksamen synergistischen Therapie und zur Unterdrückung von Lungenmetastasen bei Brustkrebs bereitgestellt werden könnte.
Einführung
Brustkrebs verfolgt Frauen seit Jahren als einer der bedrohlichsten bösartigen Tumoren. Aufgrund der hohen Heterogenität und hohen Metastasierungsfähigkeit wird berichtet, dass die Fernmetastasierung von Brustkrebs für mehr als 90 % der Mortalität verantwortlich ist, während die 5-Jahres-Überlebensrate fortgeschrittener oder metastasierter Patientinnen nur 26 % beträgt, was zu einer a schlechtes klinisches Ergebnis [1,2,3]. Die negative Charakterisierung von Brustkrebs hat eine vollständige Heilung erschwert, wodurch die Behandlungsstrategie bei der Eliminierung des Primärtumors sowie der Fernmetastasierung schwieriger wird.
Herkömmliche Therapieansätze wie Operation und Chemotherapie gelten nach wie vor als wirksam bei der Behandlung von Brustkrebs [4]. Unter allen Chemotherapeutika spielt Docetaxel (DTX) eine bedeutende Rolle bei der Behandlung von metastasierendem Brustkrebs (MBC) und fortgeschrittenem Brustkrebs (ABC) [5]. Als Antitumor-Medikament der ersten Wahl, das von den chemischen Substanzen der Eibe synthetisiert wird, wird die Anti-Tumor-Wirkung von DTX hauptsächlich durch die Zerstörung der Mitose und der Zellproliferation erreicht [6]. Aufgrund seiner umfassenden Antitumoreffizienz entwickelt sich DTX zu einem der wirksamsten Chemotherapeutika bei der Behandlung von Brustkrebs [7]. Chemotherapeutika induzieren jedoch in der Regel Nebenwirkungen sowie Ganzkörpertoxizität, die die therapeutische Wirksamkeit stark eingeschränkt haben [8]. Außerdem zeigen unterschiedliche klinische Stadien und unterschiedliche persönliche Bedingungen, dass ein einzelner therapeutischer Ansatz möglicherweise nicht effizient genug ist, um alle Erwartungen an die Brustkrebsbehandlung zu erfüllen. Daher besteht ein dringender Bedarf, die toxischen Nebenwirkungen einzudämmen und die Behandlungswirksamkeit von DTX bei zukünftigen Anwendungsanforderungen zu verbessern.
Ultraschall wurde aufgrund seiner außergewöhnlichen Vorteile wie Strahlenfreiheit, Nicht-Invasivität und Kosteneffizienz erstmals in der klinischen Diagnostik erforscht [9, 10]. Trotz der oben genannten Alleinstellungsmerkmale hat es auch in den therapeutischen Perspektiven auf Basis nanostrukturierter Materialien große Beachtung gefunden [11]. Die sonodynamische Therapie wurde zunächst durch die durch Ultraschall ausgelöste Kavitation und den „Sonoporationseffekt“ realisiert. Die Bildung von ROS während dieses Prozesses induziert effektiv Zytotoxizität gegenüber Krebszellen, was zu einer schnellen DNA-Schädigung und Apoptose von Tumorzellen führt [9]. Im Gegensatz zum oberflächlichen Einsatz der photodynamischen Therapie (PDT) erhält die SDT bei der Behandlung tief sitzender Tumoren durch fokussierten Ultraschall niedriger Intensität (LIFU) ein angenehmeres therapeutisches Ergebnis, der die Vorzüge besitzt, unerwünschte thermische Schäden während der Behandlung zu verhindern [12, 13]. Als eines der wesentlichen Elemente der SDT wurden Sonosensibilisatoren in verschiedenen Tumortherapien untersucht [14]. Chlor e6 (Ce6) wurde ursprünglich als üblicher Photosensibilisator verwendet, aber seine wünschenswerte therapeutische Fähigkeit und ausgezeichnete Affinität zu Tumorgewebe haben es auch als Sonosensibilisator geeignet gemacht [15]. Ce6 wird als zweite Generation der Chlorfamilie gespielt und hat in der Tumorbehandlung für seine wünschenswerte ROS-Generation große Aufmerksamkeit erregt [16]. Die einmalige Anwendung von Ce6 hat jedoch ständig Instabilität sowie unerwünschte Hauttoxizität hervorgerufen, die alle die umfassende SDT-Erforschung eingeschränkt haben.
In den letzten Jahren hat die Entwicklung der Nanotechnologie in vielen Bereichen eine sehr wichtige Rolle gespielt, darunter Biosensorik, Umweltverschmutzung und Schadstoffabbau [17,18,19,20,21,22,23]. Nanotechnologie-basierte Nanopartikel haben viele Vorteile, wie einen kleineren Durchmesser, eine größere äußere Oberfläche und einen geringeren inneren Diffusionswiderstand [24]. Zuvor waren Nanopartikel an der Anwendung verschiedener Materialien wie MOF [25], Titandioxid [26] und Graphen [21] beteiligt. Der schnell wachsende Trend der Nanotechnologie in Kombination mit der Krebsbehandlung wurde ebenfalls umfassend untersucht und ebnet einen gangbaren Weg zur Förderung einer kombinierten therapeutischen Strategie [27]. Um effektive tumortherapeutische Anwendungen zu realisieren, sollen die fein gestalteten Nanopartikel in erster Linie die Transporteffizienz des toxischen Chemotherapeutikums über den verbesserten Permeabilitäts- und Retentionseffekt (EPR) verbessern, was eine erhöhte Akkumulation in der Tumorstelle ermöglicht [28, 29]. Darüber hinaus könnten die unerwünschten Nebenwirkungen auch durch die Kapselung der Chemotherapie verringert werden. Es wurde berichtet, dass Perfluorpentan (PFP) eine hervorragende Fähigkeit besitzt, unter Bestrahlung von der Flüssigphase in die Gasphase zu übergehen, was als neuartige molekulare Ultraschallsonde, insbesondere in der Ultraschallbildgebung und -behandlung, eingesetzt werden könnte [30]. Noch wichtiger ist, dass die anfängliche flüssige Phase es ermöglicht, PFP leicht in verschiedene Materialien einzukapseln [31]. Außerdem kann die Einkapselung von PFP die Ultraschallbildgebungsfähigkeit an der Tumorstelle entsprechend dem oben erwähnten EPR-Effekt stark verbessern und eine Größenbeschränkung vermeiden, die durch größere Mikrometer-große Mikrobläschen hervorgerufen wird. Abgesehen von der Tumorbildgebung ist die Kombination mehrerer Therapieansätze von enormem Wert in der nanosystemorientierten Krebsbehandlung. Insbesondere Praktiken wie die Integration von sonodynamischer Therapie und Chemotherapie haben den Schwerpunkt darauf gelegt, die traditionelle therapeutische Wirksamkeit zu revolutionieren. Xuet al. [32] zeigten, dass durch SDT ein verbessertes therapeutisches Ergebnis mit Chemotherapeutika erzielt werden konnte und somit zur Aktivierung der mitochondrialen Tumorzell-Apoptose führte. Dieses Muster enthüllt die synergistische Behandlung, die bei der zukünftigen Nutzung sehr wichtig ist.
Hier, mit den oben genannten Inspirationen, beabsichtigen wir, die All-in-One-Nanopartikel (CPDP-NPs) einzusetzen, um ein diagnostisches und therapeutisches System zu etablieren, das durch die SDT-orientierte synergistische Therapie in Kombination mit Chemotherapie sowie die verbesserte Ultraschallbildgebung. Aufgrund der hervorragenden Sicherheit und idealen metabolischen Stabilität als wünschenswerter Nanoträger hat sich PLGA bei der Erforschung verschiedener Antitumorfähigkeiten als günstig erwiesen [33, 34]. Daher könnte PFP in dieser Strategie unter Verwendung von PLGA als Außenschichtmaterial die Ultraschallbildgebung durch seine durch LIFU ausgelöste Phasenverschiebungsfähigkeit signifikant verbessern, während Ce6, ein wünschenswerter Sonosensibilisator der zweiten Generation, auch LIFU ausgesetzt werden könnte, um die ROS-Erzeugung zu induzieren. Darüber hinaus werden, begleitet von der DTX-Freisetzung, sowohl eine Chemotherapie als auch eine SDT durchgeführt, um letztendlich eine synergistische Therapie zu erzielen. Wichtig ist, dass die Kern-Schale-Struktur von CPDP-NPs gleichmäßig verabreicht werden kann, ohne normales Gewebe oder Zellen zu schädigen, und ermöglicht auch, dass Nanopartikel eine relativ höhere Einkapselungseffizienz aufweisen [35]. Darüber hinaus konnte der Inhalt in dieser Kern-Schale-Struktur gut geschützt werden [36,37,38], insbesondere für PFP, das aufgrund der Strukturexistenz effektiv von flüssig in gasförmig umgewandelt werden kann. Mit dieser Kern-Schale-Struktur konnte die synergistische Strategie gleichzeitig stabiler demonstriert werden. Zum einen trägt die synergistische Strategie dazu bei, die Nebenwirkung von DTX durch eine wirksame Verkapselung deutlich zu reduzieren, was bei der Behandlung bösartiger und aggressiver Tumoren von großer Bedeutung zur Linderung des Leidens ist; zweitens hat sich die Kombination von SDT und Chemotherapie im Vergleich zur Einzelchemotherapie als vielversprechende Strategie zur Stärkung der therapeutischen Effizienz erwiesen. Drittens hat die durch PFP realisierte verbesserte Ultraschallbildgebung die diagnostische Strategie optimiert und auch dazu beigetragen, die Antitumorwirksamkeit zu überprüfen. Nicht zuletzt ist das gesamte System sicher und stabil mit ausgezeichneter Biokompatibilität. Es wird hervorgehoben, dass bei dieser Strategie sowohl die Lungenmetastasierung als auch das Tumorwachstum sowohl in vitro als auch in vivo bemerkenswert gehemmt wurden. Zusammenfassend zeigte die synergistische Strategie eine produktive Behandlungswirksamkeit gegen bösartige Brusttumoren und ihre Fernmetastasen und könnte in Kombination mit ihrer Ultraschallbildgebungsfähigkeit die vielversprechende Behandlungsstrategie für die weitere klinische Anwendung werden.
Materialien und Methoden
Materialien
PLGA-COOH (Mw 12.000 Da) wurde von Jinan Daigang Biomaterial Co., Ltd (Jinan, China) bezogen. Perfluorpentan (PFP) und Agarose wurden von Sigma-Aldrich Co., Ltd. (St. Louis, MO) bezogen. Chlorin e6 (Ce6) wurde von Melone Pharmaceutical Co., Ltd. (Dalian, China) bezogen. Das Zellzählkit-8 (CCK-8) Zytotoxizitäts-Assay-Kit wurde von Dojindo Molecular Technologies (Tokio, Japan) erhalten. 2',7'-Dichlordihydrofluoresceindiacetat (H2DCFDA) wurde von MedChemExpress Co., Ltd. (NJ, USA) bezogen. Propidiumiodid (PI) wurde von Solarbio Science and Technology Co. Ltd. (Beijing, China) bezogen. Annexin V-FITC/PI wurde von BD Biosciences (USA) bezogen. Docetaxel (DTX) wurde von MedChemExpress Co., Ltd. (NJ, USA) bezogen. Alle anderen Reagenzien waren analysenreine Produkte ohne weitere Reinigungen. Roswell Park Memorial Institute 1640-Medium (DMEM), fötales Rinderserum und Tyrisin wurden von Gibco (ThermoFisher Scientific, USA) und UV-Spektrophotometer (UV-Vis, Hitachi, Japan) bezogen.
Synthese von CPDP-NPs
Ce6-PFP-DTX/PLGA-Nanopartikel (CPDP-NPs) wurden nach einem W/O/W-Doppelemulsionsverfahren gemäß dem vorherigen Bericht hergestellt [39, 40]. Kurz gesagt wurden 2 mg Ce6 zunächst in 500 μL Methanol gelöst. Als nächstes wurden 50 mg PLGA-COOH und Docetaxel (2 mg) in 4 ml Dichlormethan gelöst und dann wurde gleichzeitig die vorherige Lösung dazugegeben. Dann wurden 200 μl PFP zu der obigen Lösung gegeben. Infolgedessen wurde die Mischung durch eine Ultraschallsonde (Sonics &Materials Inc., USA) getriggert, um eine erste Emulsion zu gewinnen (5 s an und 5 s aus, 3 min). Um die zweite Emulsion zu erhalten, wurden 8 ml einer Poly(vinylalkohol)-(PVA)-Lösung (Gew./Vol. = 4%) in die obige Emulsion gegeben, wobei dieselbe Ultraschallsonde 2 Minuten lang verwendet wurde. Nach Zugabe von 10 ml 2% Isopropylalkohol in die endgültige Emulsion wurde die Lösung bei Raumtemperatur mindestens 4 h mechanisch gemischt, um Dichlormethan vollständig zu verflüchtigen. Schließlich wurden CPDP-NPs dreimal zentrifugiert (12.000 U/min, 5 min) und dann gesammelt und bei 4 °C zur weiteren Verwendung gelagert. Die PDP-NPs wurden mit Ausnahme von Ce6 auf die gleiche Weise hergestellt. Alle experimentellen Prozesse wurden über Eis betrieben und streng im Dunkeln durchgeführt.
Charakterisierung von CPDP-NPs
Die Partikelgröße und das Zeta-Potenzial von CPDP-NPs und PDP-NPs wurden von Malvern Zetasizer Nano Instrument (Malvern, UK) realisiert. Die Morphologie wurde durch Transmissionselektronenmikroskopie (TEM) und optische Mikroskopie charakterisiert. Um die Stabilität zu bewerten, wurden CPDP-NPs in Phosphat-gepufferter Lösung (PBS) gelöst und die Größe von 7 Tagen gemessen. Jede Probe wurde dreifach gemessen. Die Einkapselungseffizienz von CPDP-NPs wurde mit der folgenden Formel berechnet:
Verkapselungseffizienz (%) = (Gewicht der Beladung von DTX oder Ce6/Gewicht von Gesamt-DTX oder Ce6) × 100%. Um die Verkapselung der verschiedenen Materialien zu überprüfen, wurden UV-Vis-Spektren verschiedener Proben untersucht (UH5300, Hitachi). Die effektive Verkapselung wurde auch durch TEM analysiert.
Drogenfreisetzungsrate von CPDP-NPs
Um die Wirkstofffreisetzungsfähigkeit von Ce6 und DTX in CPDP-NPs zu bewerten, wurden zwei Lösungen mit unterschiedlichen pH-Werten (Phosphatpufferlösung, PBS:7,4, Acetatpufferlösung, ABS:5,6) verwendet, um die kumulative Freisetzungseffizienz zu testen. Kurz gesagt, CPDP-NPs wurden zuerst mit 1 ml PBS oder ABS dispergiert, nachdem die Mischung in einen Dialysebeutel (Mw:10.000) versiegelt wurde; die gesamte Lösung wurde dann in eine Glasflasche (Gesamtvolumen:150 ml) überführt, in die 149 ml PBS oder ABS gegeben wurden, um das Gesamtlösungsvolumen bei 150 ml zu halten. Die Glasflasche wurde dann in einen Schüttler mit konstanter Temperatur von 37 °C gestellt und zu verschiedenen Zeiten (0,5, 1, 2, 4, 8, 12, 24, 48, 72 h) wurde die Lösung gesammelt und sofort mit derselben ergänzt Volumen des Mediums. Jede Gruppe wurde dreimal wiederholt. Schließlich wurden die Konzentrationen von Ce6 und DTX mit Synergy Hybrid Multi-Mode Read (BioTek, USA) bei 403 bzw. 229 nm gemessen und die Wirkstofffreisetzungsrate zu jedem Zeitpunkt berechnet.
In-vitro-Ultraschallbildgebung
Um die Ultraschallfähigkeit von CPDP-NPs zu untersuchen, wurde die Emulsion (1 mg/mL) zunächst durch ein Wandlergerät mit fokussiertem Ultraschall niedriger Intensität (LIFU) (Ronghai Ultrasonic Medical Engineering Research Center, Chongqing, China) ausgelöst, und das Leitungsmuster war eingestellt als 50 % Arbeitszyklus, 1 s Impulsdauer bei unterschiedlichen Intensitäten (1–2 W/cm 2 ) für unterschiedliche Laufzeiten. Für die Ultraschallbildgebung wurden bestrahlte CPDP-NPs in das zuvor vorbereitete Agarose-Modell mit dem Ultraschall-Diagnosegerät Philips EPIQ5 (Sondenfrequenz:12 MHz, MI:0,06) aufgenommen, um sowohl die 2D- als auch die CEUS-Bildgebung von CPDP-NPs zu beobachten. In der Zwischenzeit wurde ImageJ-Software verwendet, um den Graustufenwert jeder Gruppe zu analysieren.
Zelluläre Aufnahme und In-vitro-ROS-Erzeugung von CPDP-NPs durch LIFU-Bestrahlung
Die Maus-Brustkrebszelllinie 4T1 wurde von der Shanghai-Zellbank der Chinesischen Akademie der Wissenschaften (Shanghai, China) bezogen und in RPMI 1640-Medium gemischt mit 10 % FBS und 1 % Streptomycin/Penicillin bei 37 °C in einem 5 % CO . inkubiert 2 befeuchteter Inkubator.
4T1-Zellen wurden zuerst als vorherige Bedingung mit einer Dichte von 1 × 10 4 . inkubiert Zellen pro Schale, um die zelluläre Aufnahme mit CLSM in verschiedenen Zeitintervallen zu testen (1 h, 2 h, 4 h, 8 h). Um die ROS-Erzeugung zu verifizieren, wurden die Zellen in die folgenden 5 Gruppen eingeteilt:Kontrolle, CPDP NPs, LIFU, Ce6 + LIFU, CPDP NPs + LIFU. Nach 24-stündiger konventioneller Kultur wurde das Medium durch CPDP-NPs (200 μl, 0,8 mg/ml) bzw. Ce6-Lösung (200 μl) ersetzt und die Zellen wurden für weitere 3 h co-inkubiert. Dann LIFU-Bestrahlung (2 W/cm 2 , 120 s) wurde jeweils nach verschiedenen Gruppen durchgeführt. Nach Co-Inkubation und LIFU-Behandlung wurden 100 μl verdünnte DCFH-DA-Lösung zugegeben und jede Gruppe wurde im vorherigen Inkubator 15 Minuten lang kultiviert. Ein konfokales Laserscanning-Mikroskop (CLSM) wurde verwendet, um das Ergebnis der Produktion reaktiver Sauerstoffspezies zu bestätigen, und die entsprechenden Fluoreszenzintensitäten wurden mit der ImageJ-Software gemessen.
In-vitro-Zytotoxizität und konzertierte Behandlungsfähigkeit von CPDP-NPs
Ein CCK-8-Assay wurde angewendet, um die Zytotoxizität von CPDP-NPs zu beurteilen. Kurz gesagt, 4T1-Mäuse-Brustkrebszellen wurden in einer 96-Well-Platte mit einer Dichte von 1 × 10 4 . inkubiert pro Brunnen für 24 h. Anschließend wurden CPDP-NPs mit serumfreiem RPMI-1640-Medium in verschiedenen Konzentrationen (0,0.2,0.4,0.6,0.8 mg/ml, n .) verdünnt = 3), mit oder ohne LIFU-Bestrahlung (2 W/cm 2 , 120 s). Nach weiteren 24 Stunden Cokultivierung wurde die Zelllebensfähigkeit von 4T1-Zellen untersucht.
Um die Zellapoptose-Effizienz der konzertierten Behandlung zu bewerten, wurden 4T1-Zellen wie zuvor 24 Stunden lang cokultiviert und dann in fünf folgende Gruppen aufgeteilt:(1) Kontrolle (ohne Behandlungen), (2) LIFU (nur mit LIFU-Exposition bei 2 W/cm²) 2 ), (3) CPDP-NPs (nur mit CPDP-NPs-Lösung mit 0,8 mg/ml), (4) PDP-NPs + LIFU und (5) CPDP-NPs + LIFU. Nach Koinkubation verschiedener Nanopartikel (200 μl) und LIFU-Exposition wurde jede Gruppe mit Annexin V (5 μl) und Propidiumiodid (5 μl) Doppelfärbung für 20 Minuten behandelt und durch ein Durchflusszytometrieprotokoll analysiert.
In-vitro-Hemmung von Zellmetastasen
Um die Hemmung der Fähigkeit zur Metastasierung von Zellen zu untersuchen, wurden ein Wundheilungsassay und ein Transwell-Assay entwickelt. Für den Wundheilungstest wurden 4T1-Zellen konventionell wie zuvor in der 6-Well-Platte kultiviert. Nach dem Zellwachstum bis zu einer Konfluenz von 80 % wurde eine Pipettenspitze (10 μl) angewendet, um einen künstlichen Kratzer entlang der Mitte der 6-Well-Platte durchzuführen. Dann wurden Zellen in den gleichen Gruppen wie oben erwähnt behandelt. Nach einer kontinuierlichen Koinkubation für 24 Stunden wurden die Zellen dreimal mit PBS gewaschen und unter dem Lichtmikroskop (Olympus, Japan) beobachtet.
Für den Transwell-Assay wurde das obere Kompartiment der Transwell-Kammer (Corning, San Diego, USA) hauptsächlich verwendet, um die extrazelluläre Matrix in vivo zu imitieren. 4T1-Zellen mit einer Dichte von 1 × 10 5 Zellen pro Vertiefung wurden in die obere Kammer in einem serumfreien RPMI 1640-Medium ausgesät, während die untere Kammer mit einem vollständigen Kulturmedium, gemischt mit 10 % FBS, gefüllt war. Dann wurden die Zellen wie in den obigen Gruppen getrennt und jeweils 24 h behandelt. Danach wurden die Zellen in der unteren Oberfläche mit Paraformaldehyd fixiert und mit Kristallviolett gefärbt. Die Ergebnisse wurden mit Lichtmikroskopie (Olympus, Japan) beobachtet.
In-vivo-Ultraschallbildgebung
Gesunde weibliche BALB/c-Mäuse (4 Wochen) und Kunming-Mäuse (4 Wochen) wurden vom Labortierzentrum der Ningxia Medical University erhalten. Alle Tierversuche wurden gemäß der vom Animal Welfare Ethics Review Committee der Ningxia Medical University genehmigten Richtlinie durchgeführt. Um das tumortragende Mäusemodell zu etablieren, wurden BALB/c-Mäuse mit 4T1-Brustkrebszellen geimpft (1 × 10 7 /mL) an der rechten Flanke. Nachdem die Tumorgröße auf 60–80 mm 3 angewachsen war , BALB/c-Mäusen wurden CPDP-NPs (200 μl, 1 mg/ml) intravenös durch die Schwanzvene injiziert. 24 h später wurden Tumorstellen der Mäuse mit LIFU (2 W/cm 2 .) untersucht , 120 s), und dann wurden die 2D- und CEUS-Bildgebung mit dem zuvor erwähnten Philips EPIQ5-Ultraschalldiagnosegerät erfasst. Die Graustufenanalyse wurde mit der ImageJ-Software gemessen.
In-vivo-synergistische therapeutische Wirksamkeit von CPDP-NPs
Nach der Inokulation mit 4T1-Krebszellen wurde die Größe des Tumors alle zwei Tage aufgezeichnet und das Volumen des Tumors wurde wie folgt berechnet:Volumen = 1/2 × Länge × Breite 2 . Die Tumorgröße und das Körpergewicht der Mäuse wurden alle 2 Tage aufgezeichnet, während die Bilder des Tumorwachstums alle 3 Tage aufgezeichnet wurden. Wenn das Tumorvolumen 60–80 mm 3 . erreichte , Mäuse mit ähnlicher Tumorgröße wurden zufällig in die gleichen fünf Gruppen eingeteilt:Kontrolle, LIFU, CPDP NPs, PDP + LIFU und CPDP NPs + LIFU (n = 3). Jeder Gruppe wurden verschiedene NP (200 μl) über die Schwanzvene intravenös injiziert, mit Ausnahme der Kontrollgruppe (stattdessen 200 μl PBS). 24 Stunden später wurde die Tumorstelle einer LIFU-Bestrahlung ausgesetzt (2 W/cm 2 .). ) für 120 s. Die gesamte SDT-Verabreichung wurde alle 3 Tage wiederholt und dauerte 18 Tage. Körpergewicht und Tumorvolumen der Mäuse wurden gemessen und berechnet. Nach der Behandlung wurden die Mäuse getötet und Tumorgewebe zur weiteren histologischen Analyse an H&E, TUNEL und PCNA geschickt.
Biosicherheit von CPDP-NPs in vivo
Um die biologische Sicherheit von CPDP-Nanopartikeln in vivo zu untersuchen, wurden gesunde weibliche Kunming-Mäuse (n = 3) wurden in die folgenden 4 Gruppen aufgeteilt:Kontrolle, 5 mg/ml, 10 mg/ml und 20 mg/ml. Die CPDP-NPs (200 μl) wurden durch die Schwanzvene der Maus injiziert; dann hatten die Mäuse ohne weitere Verabreichung freien Zugang zu Nahrung und Wasser. Das Körpergewicht von Mäusen wurde alle 2 Tage gemessen. Nach 30 Tagen wurden die Mäuse getötet und die Blutproben zur Blutzell- und biochemischen Analyse entnommen. Die wichtigsten Organe (Herz, Leber, Milz, Lunge und Niere) wurden gesammelt und auf H&E-Färbung untersucht.
In-vivo-Hemmung von Lungenmetastasen
Um die Hemmung von Lungenmetastasen jeder Gruppe zu bewerten, wurde das gesamte Verfahren durch Beobachten der Anzahl der metastatischen Knötchen in der Lunge sowie durch eine histologische Bewertung der H&E-Färbung durchgeführt. Nachdem alle Mäuse eingeschläfert worden waren, wurde das Lungengewebe entnommen und fixiert; dann wurden Fotos von Krebsknötchen gemacht und das Lungengewebe wurde mit H&E-Färbung weiter analysiert.
Statistische Analyse
Die Messdaten wurden alle dreimal durchgeführt und als Mittelwert ± ± Standardabweichung (SD) ausgedrückt und durch eine einfache ANOVA oder einen Standard-Studenten-t . analysiert Test durch die SPSS-Software (Version:19.0), während p Wert < 0.05 wurde als statistisch signifikant angesehen.
Ergebnisse
Charakterisierung von CPDP-NPs und Wirksamkeit bei der Wirkstofffreisetzung
Bei der Herstellung von CPDP-NPs wurde eine Doppelemulsionsmethode angewendet, die sowohl das Phasenverschiebungsmaterial PFP, den Sonosensibilisator Ce6 als auch das Chemomedikament DTX gleichzeitig einkapselte. Beim Dispergieren in PBS oder entionisiertem Wasser zeigte die Lösung ein hellgraues Aussehen. CPDP-NPs wiesen eine homogene Kugelform und eine klare Kern-Schale-Struktur auf, unabhängig davon, ob sie mittels Lichtmikroskopie oder Transmissionselektronenmikroskopie beobachtet wurden (Abb. 1a, b). Die mittleren Durchmesser von CPDP-NPs und PDP-NPs betrugen 249,5 ± 77,46 nm und 246,6 ± 81,01 nm, und die durchschnittlichen Oberflächen-Zetapotentiale betrugen − 18,47 ± 0,55 mV bzw. − 3,987 ± 0,66 mV (Abb. 1c, d). Die Größe der CPDP-NPs garantierte, dass sie durch den EPR-Effekt passiv in die Tumorstelle akkumuliert werden konnten [40]. Die unterschiedliche Ladung zwischen CPDP-NPs und PDP-NPs ist hauptsächlich auf das negativ geladene Ce6 zurückzuführen [41]. Darüber hinaus wies das negative Zetapotential von CPDP-NPs auf eine geringere Plasmaproteinadsorption hin, was die relative Stabilität der Nanopartikel belegt. Die Partikelgrößenverteilungen wurden innerhalb von 7 Tagen zwischen 249,5 und 385,1 nm gehalten (Abb. 1e), was die relative Stabilität von CPDP-NPs demonstriert. Gemäß der Standardkurve betrug die Einkapselungseffizienz von DTX und Ce6 83,84 ± 1,39 % bzw. 60,54 ± 3,79 %.
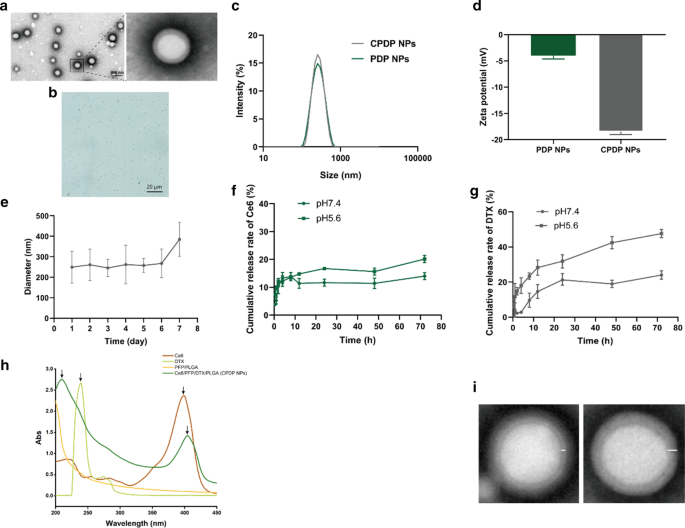
a TEM (Maßstab:500 nm) und b Lichtmikroskopische Aufnahme von CPDP-NPs (Maßstab:20 μm). c Größenverteilung und d Zetapotential von PDP-NPs und CPDP-NPs. e Die Größenverteilung von CPDP-NPs innerhalb von 7 Tagen. f Die Freisetzungsrate von Ce6 und g die Freisetzungsrate von DTX unter verschiedenen Bedingungen (pH 7,4 und pH 5,6, n = 3). h Das UV-Vis-Spektrum von Ce6-, DTX-, PFP/PLGA- bzw. CPDP-NPs. Die Pfeile der CPDP-NPs zeigen die charakteristischen Peaks von Ce6 und DTX, was die effektive Verkapselung beider Materialien anzeigt. ich Das TEM-Ergebnis von zwei Nanopartikeln. Das PFP/PLGA-Nanopartikel weist die dünne Schale und den runden Kern auf (links). Das sowohl Ce6 als auch DTX eingekapselte CPDP-Nanopartikel zeigt die viel dickere Schale und den ovalen Kern (rechts)
Da die Wirkstofffreisetzungseffizienz von Ce6 und DTX aus CPDP-NPs in Abb. 1f, g angegeben ist, wurde bei pH 5,5 ein fast zweifacher Anstieg des DTX-Freisetzungsindex im Vergleich zu Nanopartikeln, die in pH 7,4 gelöst sind, verzeichnet, was auf eine vernünftige Wirkstofffreisetzung hinweist Die DTX-Rate konnte in einer sauren Tumormikroumgebung effektiv erreicht werden. Die obigen Ergebnisse zeigten alle, dass die empfindlich gestalteten CPDP-NPs eine stetige und rechtzeitige chemotherapeutische Wirkstofffreisetzung in der sauren Tumorumgebung ausüben können und auch grundsätzlich wünschenswert für die SDT vorbereitet werden.
Wie die UV-Vis zeigte, zeigten DTX und Ce6 einzigartige Absorptionspeaks bei 229 nm bzw. 403 nm, während PFP/PLGA keine der Peaks zeigte. Es sollte beachtet werden, dass das Spektrum der CPDP-NPs ähnliche Peaks sowohl in der Nähe der beiden oben genannten Wellenlängen aufwies, während der Rest die gleiche Tendenz des PFP/PLGA-Spektrums zeigte, was auf die erfolgreiche Einkapselung der verschiedenen Materialien hinweist (Abb. 1h). Um die effektive Verkapselung weiter zu verifizieren, zeigte Abb. 1i, dass das PFP/PLGA-Nanopartikel eine viel dünnere Hülle und den runden Kern besitzt, während das CPDP-Nanopartikel aufgrund der Verkapselung von DTX und Ce6 eine relativ dickere Hülle und den ovalen Kern aufweist.
In-vitro-Ultraschallbildgebung
Es wird hervorgehoben, dass PFP eine ausgezeichnete Phasenverschiebungsfähigkeit besitzt. Die Umwandlung von Flüssigkeit in Gas unterstützt nicht nur die Aggregation von Nanopartikeln innerhalb der Tumorstelle, sondern berechtigt auch zur Steigerung der Effizienz der Ultraschallbildgebung [42]. Um dies zu demonstrieren, wurde die LIFU-Bestrahlung als Auslöser verwendet, um die Phasenumwandlung von PFP, nämlich den akustischen Tropfenverdampfungseffekt (ADV) zu induzieren [43]. Die Ergebnisse zeigten, dass die Graustufenintensitäten vor der LIFU-Bestrahlung auf einem relativ niedrigen Niveau gehalten wurden, während nach einer Zunahme der Intensität und der Bestrahlungsdauer von LIFU die Tendenz zur verstärkten Ultraschallbildgebung sowohl in 2D als auch in CEUS sichtbar wurde (Abb. 2a). Die akustische Analyse von ImageJ überzeugte das Ergebnis zusätzlich durch einen erhöhten Grauwert (Abb. 2b, c), der mit den bildgebenden Befunden übereinstimmte. Es sollte beachtet werden, dass das signifikanteste Ergebnis von 2D und CEUS erzielt wird, wenn die LIFU-Intensität 2 W/cm 2 . erreicht und dauerte 120 s. Die obigen Ergebnisse zeigten, dass PFP erfolgreich in CPDP-NPs eingekapselt wurde und die Ultraschallbildgebungsfähigkeit bei höherer Intensität sowie bei längerer LIFU-Verabreichung deutlich gefördert wurde.
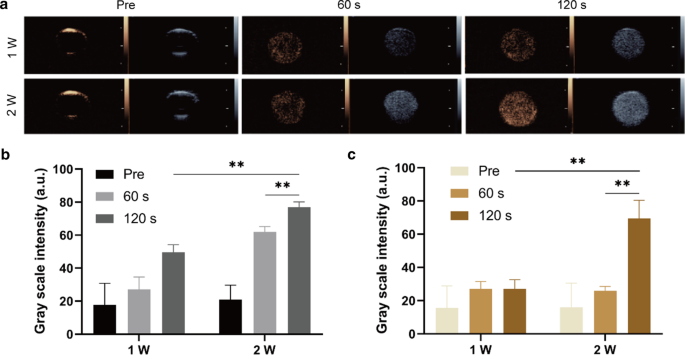
a Ultraschallbilder von 2D und CEUS unter verschiedenen LIFU-Intensitäten und Dauern. b Die entsprechende Graustufenintensität bei verschiedenen Intensitäten und Zeitpunkten der 2D-Bildgebung und c CEUS-Bildgebung (**p < 0.01, n = 3)
Zelluläre Aufnahme und In-vitro-ROS-Erzeugung von CPDP-NPs durch LIFU-Bestrahlung
Wie das CLSM-Ergebnis in Abb. 3 zeigt, zeigte die zelluläre Aufnahme von CPDP-NPs in verschiedenen Zeitintervallen einen verstärkten Trend und erreichte die signifikanteste Aggregation bei der 8-stündigen Koinkubation.
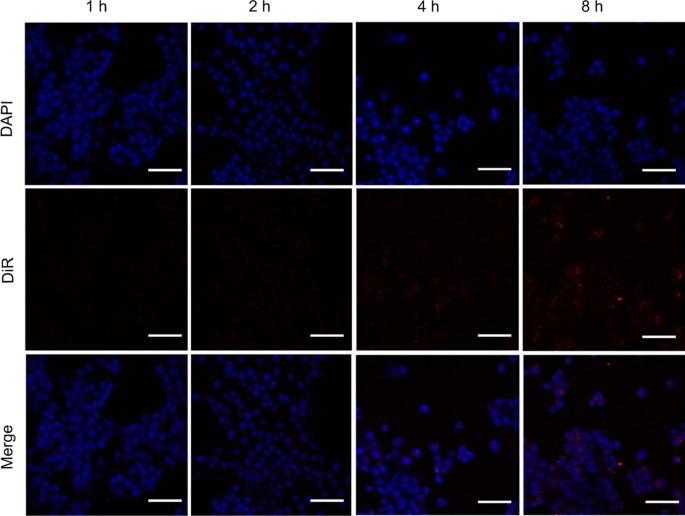
Die zelluläre 4T1-Aufnahme von CPDP-NPs während verschiedener Zeitintervalle (Blau:DAPI-gefärbte 4T1-Zellen. Rot:DiR-markierte CPDP-NPs, der Maßstabsbalken beträgt 50 μm)
Die Hauptstrategie der sonodynamischen Therapie (SDT) ist die Erzeugung von ROS – einer Reihe von Einzelelektronen-Reduktionsprodukten – um die Apoptose von Krebszellen zu induzieren und die Zellproliferation zu hemmen [44]. Es wird hervorgehoben, dass der Sonosensibilisator bei Ultraschall-Exposition dazu neigt, die ROS-Produktion auszulösen; während des gesamten Prozesses wird eine beträchtliche Menge an Energie freigesetzt [45]. Da sowohl Ultraschall als auch Sonosensibilisator entbehrliche Elemente zur Förderung der SDT sind, wurde die intrazelluläre ROS-Erzeugung entwickelt und analysiert, um die Unterschiede zwischen unterteilten Gruppen zu untersuchen. Gemäß Abb. 4a war die Menge an ROS, die von der Bestrahlungsgruppe mit freiem Ce6 plus LIFU erzeugt wurde, vernachlässigbar, was möglicherweise daran liegt, dass der schnelle Metabolismus von freiem Ce6 zu einer unbefriedigenden ROS-Produktion führt. Im Gegensatz dazu wurde die stärkste Fluoreszenzintensität von der CPDP-NPs + LIFU-Gruppe nachgewiesen. Es wurde angenommen, dass das verkapselte Ce6 gut geschützt und somit vor einer Metabolisierung bewahrt wurde. Als Konsequenz wurde Ce6 nach LIFU-Stimulation freigesetzt, um reichlich ROS zu produzieren. Im Vergleich dazu wurden in anderen Gruppen keine signifikanten Fluoreszenzsignale gefunden (Abb. 4b).
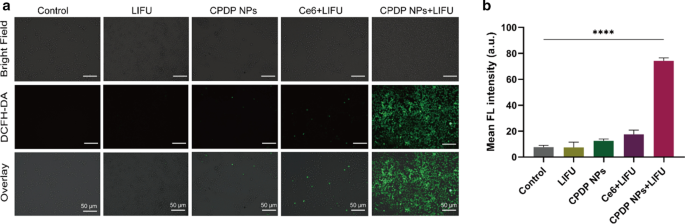
a CLSM-Bilder der ROS-Generierung mit verschiedenen Behandlungen und b die entsprechende FL-Intensitätsanalyse (****p < 0,0001, n = 3). Die Maßstabsbalken sind 50 μm
In-vitro-Zytotoxizität und konzertierte Behandlungsfähigkeit von CPDP-NPs
Der Cell Counting Kit-8 (CCK-8) Assay wurde eingeführt, um die In-vitro-Zytotoxizität von CPDP-NPs zu testen. In dieser Hinsicht wurden verschiedene Gruppen mit oder ohne LIFU-Bestrahlung bei unterschiedlichen Konzentrationen entworfen. Die Ergebnisse zeigten, dass es nach einer 24-stündigen Co-Inkubation ohne LIFU-Exposition selbst bei der höchsten Konzentration (0,8 mg/ml) keinen offensichtlichen Effekt auf die Überlebensrate von CPDP-NPs gab, was die wünschenswerte Biosicherheit von CPDP-NPs demonstriert (Abb. 5a). By contrast, it showed that there was a striking decrease of cell viability after LIFU irradiation, showing the combination of CPDP NPs and LIFU has remarkably triggered 4T1 cell death, which was consistent with the in vitro ROS generation.
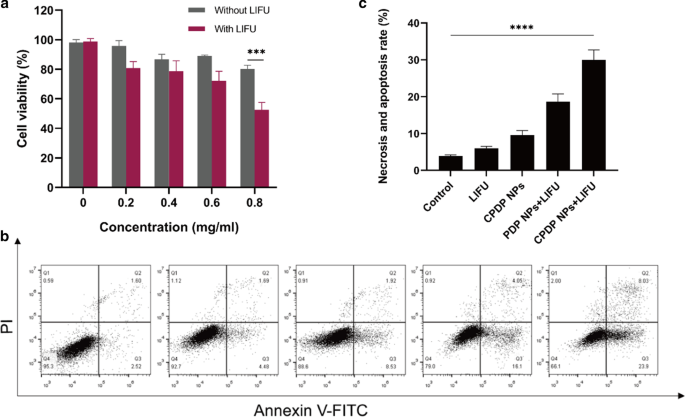
a Relative cell viability with or without LIFU irradiation under different CPDP NPs concentrations. b 4T1 tumor cell apoptosis and necrosis by flow cytometry assay and c the data of corresponding necrosis and apoptosis rate analysis (****p < 0.0001, ***p < 0.001, n = 3)
To further evaluate SDT efficacy, a flow cytometry assay was introduced. As the results shown in Fig. 5b, c, the index of cell necrosis and apoptosis was highest observed in CPDP NPs + LIFU group, while other groups showed no obvious and necrosis and apoptosis. Notably, the necrosis and apoptosis rate of CPDP NPs + LIFU group was threefold higher than that of CPDP NPs only group, which ensured the significant tumor cell death efficiency of SDT from another respect. Intriguingly, compared with PDP NPs + LIFU group, cell necrosis and apoptosis rate in CPDP NPs + LIFU group was significantly increased, exhibiting the synergistic therapy efficiency of SDT and chemotherapy.
In Vitro Inhibition of Cell Metastasis
The invasive and migration capability of tumor cells are indispensable in tumor progression [46, 47]. As shown in Fig. 6a, the closure between the physical gap of CPDP NPs + LIFU group was significantly wider than other groups, indicating a relatively slower speed of migrating efficiency. According to the ImageJ software analysis (Fig. 6c), the migration rate of CPDP NPs + LIFU group was also remarkably reduced compared with other groups.
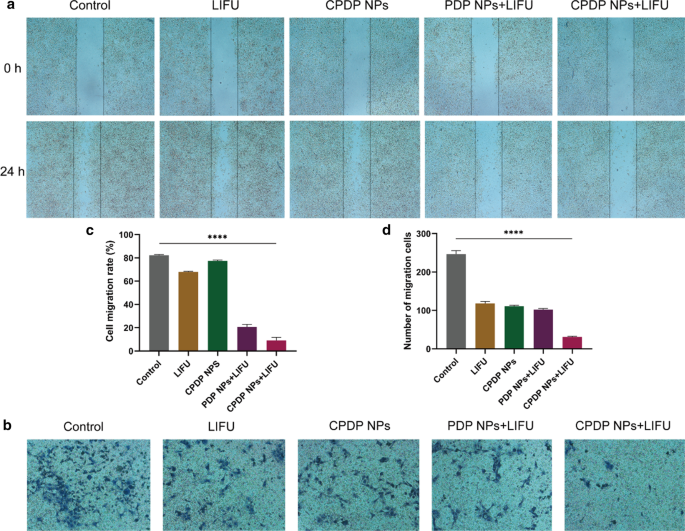
a The wound healing and b The transwell assay after various treatments. c The corresponding migration rate of wound-healing assay. d The corresponding migration number of tranwell assay (****p < 0.0001, n = 3)
Similarly in the transwell assay, compared with the swift migration speed of other groups, CPDP NPs + LIFU group revealed a significant reduction of cell number (Fig. 6b), which demonstrated an excellent anti-migration capability of the synergistic therapy. Specifically, with the absence of SDT (CPDP NPs only and LIFU only group), the number of tumor cells was mildly decreased (Fig. 6d). On the whole, due to the combination of SDT as well as chemotherapy, metastasis of 4T1 cells has been remarkably inhibited in vitro.
In Vivo Ultrasound Imaging
Since PFP was encapsulated in CPDP NPs, it is also necessary to evaluate the characteristic ultrasound imaging capability in vivo. After the injection via the tail vein of CPDP NPs, LIFU was then applied to the tumor site to acquire both 2D and CEUS imaging (Fig. 7a). The clear graphic difference between the two groups indicated that after LIFU irradiation, the corresponding intensity of CPDP NPs was elevated obviously compared with the pre-irradiation group. Further data of the average echo intensity also confirmed this result, which was also consistent with the in vitro imaging result previously (Fig. 7b, c).
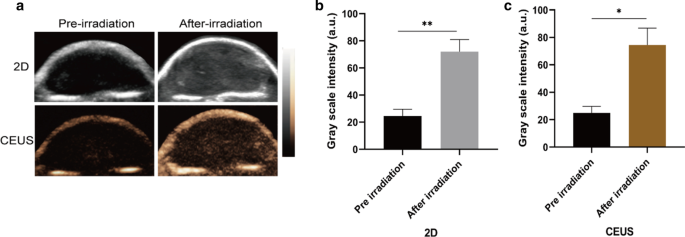
a 2D and CEUS images with and without LIFU irradiation. b , c The corresponding grayscale intensity analysis measured by ImageJ (**p < 0.01, *p < 0.05, n = 3)
In Vivo Synergistic Therapeutic Efficiency of CPDP NPs
Seeing from Fig. 8a, b, the tumor volume of CPDP NPs + LIFU group was significantly smaller after 18 days of treatment than that of other groups, which may attribute to the effectiveness of ROS originated from SDT treatment as well as chemotherapy to exert a valid synergistic therapy efficiency. Similarly, photographs of mice-bearing tumors (Fig. 8a) also showed the same trend, verifying the cooperative treating efficacy of CPDP NPs triggered by LIFU exposure. Furthermore, there was no obvious weight reduction of mice between different groups (Fig. 8c). The results above all indicated a much higher inhibition rate of CPDP NPs + LIFU group, revealing that the synergistic therapy could significantly prevent tumor growth.
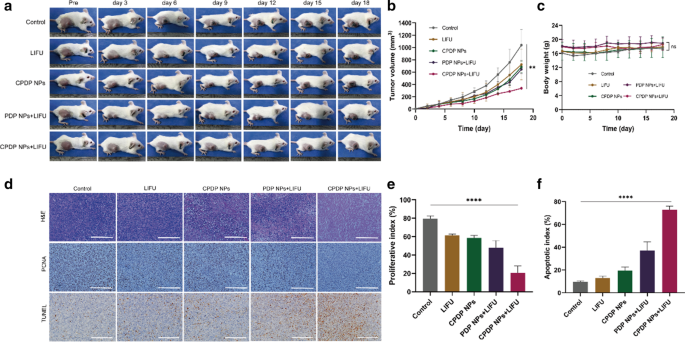
a Images of tumor-bearing mice under various treatments within the certain 18 days (n = 3). b Tumor volume analysis according to various treatments (**p < 0.01). c Weights of tumor-bearing mice under various treatments (ns no significance, n = 3). d H&E, PCNA and TUNEL results under various treatments (scale bar:200 μm). e Analysis of PCNA proliferation index of tumors under various treatments. f Analysis of TUNEL apoptotic index of tumors under various treatments (****p <0.0001, n =3)
To further testify the therapeutic results of all groups, both H&E, PCNA, and TUNEL staining were utilized (Fig. 8d). The proliferate rate of PCNA in CPDP NPs + LIFU group was only 20.50%, which was fourfold lower than control group, threefold lower than LIFU and CPDP NPs only group and twofold lower than PDP + LIFU group, respectively, demonstrating a significant anti-tumor proliferation rate (Fig. 8e). As it is shown in Fig. 8d, f, the TUNEL results indicated CPDP NPs + LIFU group exhibited an obvious apoptosis index of 72.86%, which was much higher than control (9.66%), LIFU (12.86%), CPDP NPs (19.59%), and PDP NPs + LIFU (37.06%) group. The results above all demonstrated the effectiveness of synergistic therapy exerted in vivo, which was also proved consistent with the previous in vitro results.
Biosafety of CPDP NPs In Vivo
Despite the effective therapeutic outcome, it is of great importance to explore the biosafety of the novel established nanoparticles as well. On behalf of the safe distribution of CPDP NPs in vivo, the metabolic safety was conducted. The results showed that instead of apparent body weight loss, the mice body weight elevated gradually in all the groups of mice (Fig. 9a), which indicated a negligible negative influence of CPDP NPs. In addition, as various organs and the blood samples exhibited in Fig. 9b, no significant changes were observed in blood cell, biochemistry analysis index, and H&E staining (Fig. 9c) among different treating groups, indicating the excellent biosafety of CPDP NPs in vivo.
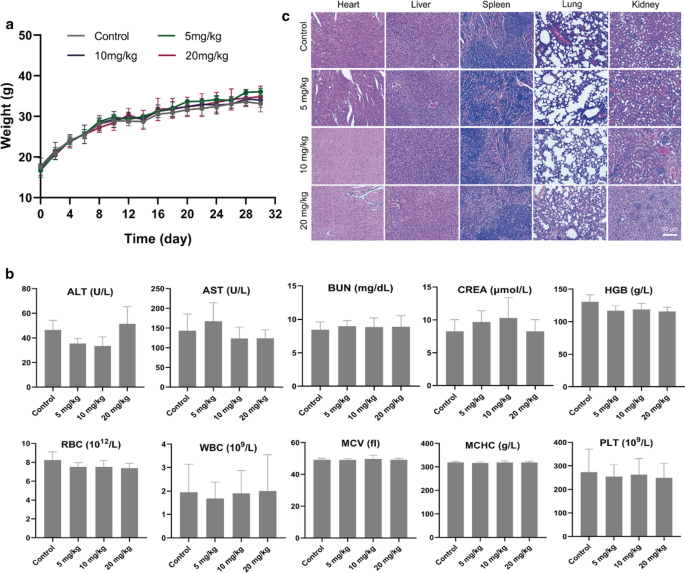
a The weights of healthy Kunming mice under various concentrations of CPDP NPs (n = 3). b The blood biochemistry and blood routine examination under various concentrations of CPDP NPs within a certain period of 30 days (n = 3). c H&E results of different organs (heart, liver, spleen, lung, and kidney) of mice under the same treatment (scale bar:50 μm)
In vivo Inhibition of Lung Metastasis
It is well established that the lung is the main target organ for distant metastasis of breast cancer [48]. In order to evaluate the suppressing efficiency of metastasis, lung tissues of mice were utilized for anti-metastatic investigation. As seen from Fig. 10a, b, compared with control, LIFU, CPDP NPs, and PDP + LIFU group, the CPDP NPs + LIFU group exhibited the most remarkable decrease of lung nodules, which suggested its desirable lung metastatic inhibition efficiency. A similar trend of decreasing also further indicated by H&E staining (Fig. 10c), which in all demonstrated this synergistic therapy strategy could exert effective effort in eliminating lung metastasis in mice.
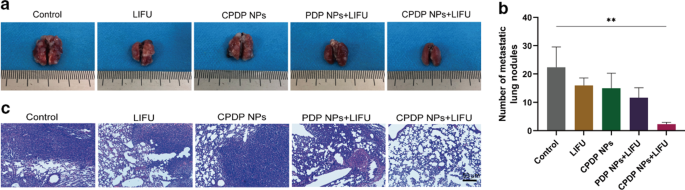
a Images of the general appearances of lung tissues. b The analysis of the metastatic lung nodules between various treatments (**p < 0.01, n = 3). c Corresponding images of lung metastatic H&E staining results (scale bar:50 μm)
Discussion
It has been greatly acknowledged that the metastasis of breast cancer will extensively influence its poor prognosis [3, 49]. As a desirable therapeutic approach, SDT may serve for its high efficiency and deep penetrating capability has been extensively convinced [11, 50]. Admittedly, since certain limitations exist in the single application of sonosensitizers, using SDT alone may still be less sufficient in further cancer exploration. The development of nanotechnology combined with clinical medicine has been promoted significantly in recent years, owning to the inspiring merits such as negligible toxicity, none invasiveness, and excellent biocompatibility. Using this novel approach, researchers have made many efforts in exploring multifunctional therapeutic strategies to enhance antitumor efficiency.
The biosafety is the priority of nano-agents. As a widely accepted material approved by the Food and Drug Administration (FDA) certification, it is highlighted that PLGA could be performed as a desirable carrier in application [51, 52]. Based on its advantages, we established a nano-system to realize multifunctional therapy efficiency, exploiting PLGA as the outer structure to encapsulate sonosensitizer Ce6, phase-shift material PFP and chemotherapeutic agent DTX. The CPDP nanoparticles (CPDP NPs) were primarily observed by the core–shell structure and appropriate size so that a desirable aggregation through the EPR effect could be achieved. The cell viability of CPDP NPs has been proved to be above 80% after 24-h coincubation, indicating the well safety of this nanoplatform. Besides, the phase transformation of encapsulated PFP has also guaranteed CPDP NPs as a contrast-enhanced agent when activated by LIFU. The enhanced ultrasound imaging capability will not only ensure the ideal therapeutic window but also promote the promising future for CPDP NPs to realize an integration of accurate diagnosis and precise treatment.
The key strategy in SDT is the generation of ROS. Compared with the single employment of Ce6, the encapsulated Ce6 in PLGA exerted a desirable protection, which could be verified by the ROS result. In our study, there was only a negligible amount of ROS generated by single use of Ce6, while nanoparticle-encapsulated Ce6 produced a considerable amount of ROS, which was further proved by SDT efficiency. The result indicated that ROS generation was preserved by the encapsulated Ce6 in CPDP NPs, which could lay a firm foundation for later tumor inhibition. Besides, the drug-releasing rate showed even at pH 5.5, little Ce6 was released from nanoparticles, demonstrating a well protection of sonosensitizer by PLGA, which was further proved by the ROS production and SDT outcome with high efficiency. Interestingly, the drug-releasing efficiency of DTX and Ce6 at pH 5.5 was quite different according to the results (more than 40% and around 20%, respectively), which may possibly cause by the diverse encapsulation efficiency of the two drugs. The minor releasing rate of Ce6 demonstrated that it could be effectively protected in PLGA so that substantial ROS generation through LIFU stimulation could be reached to get a more convinced SDT efficiency. Another reason for this difference may be due to the different solvents of the two drugs during the preparation process. Specifically, DTX and PLGA were directly dissolved in dichloromethane, while Ce6 needed to be first dissolved in methanol and then added dropwise to dichloromethane, due to its poor solubility in the latter [53]. Since drug release in nanoparticles is directly related to the effectiveness of subsequent combination therapy, the assessment of drug-releasing rate as well as ROS generation result has mutually proved this point. Current researches have suggested that using chemotherapy alone may not significantly reverse tumor progression [41]. In this study, the nanoplatform we designed demonstrated strong evidence that compared with the single employment of chemotherapy, the synergistic treatment has remarkably elevated therapeutic efficiency both in vitro and in vivo. Since LIFU stimulation optimized the therapeutic strategy, an increased cell apoptosis rate was remarkably elevated. It is worth noting that due to this synergistic strategy, lung metastasis could be significantly inhibited both at tumor cell level and inoculated mice model, which is consistent with previous reports [16, 52].
Conclusion
In conclusion, the safe and stable CPDP NPs we designed and prepared plus LIFU irradiation could remarkably eliminate breast tumor progression and its lung metastasis. With an enhanced imaging capability, this nanoplatform was also considered to be a promising contrast-enhanced agent in clinical. Hence, the novel synergistic strategy combined with LIFU might be considered as an effective treating application to reverse the poor outcome of metastatic breast cancer.
Abkürzungen
- LIFU:
-
Low-intensity focused ultrasound
- SDT:
-
Sonodynamic therapy
- PFP:
-
Perfluoropentane
- EPR:
-
Enhanced permeability and retention effect
- DCFH-DA:
-
Dichlorodihydrofluorescein diacetate
- PI:
-
Propidium iodide
- TEM:
-
Transmissionselektronenmikroskop
- ROS:
-
Reactive oxygen species
- Ce6:
-
Chlorin e6
- DTX:
-
Docetaxel
- FBS:
-
Fetal bovine serum
- CCK-8:
-
Cell Counting Kit-8
- CPDP NPs:
-
Ce6/PFP/DTX/PLGA nanoparticles
- PDP NPs:
-
PFP/DTX/PLGA nanoparticles
Nanomaterialien
- Multifunktionale Goldnanopartikel für verbesserte diagnostische und therapeutische Anwendungen:Eine Übersicht
- Nanopartikel für die Krebstherapie:Aktuelle Fortschritte und Herausforderungen
- Resveratrol-beladene Albumin-Nanopartikel mit verlängerter Durchblutung und verbesserter Biokompatibilität für eine hochwirksame gezielte Pankreastumortherapie
- Neuartige biokompatible Au-Nanostars@PEG-Nanopartikel für die In-vivo-CT-Bildgebung und renale Clearance-Eigenschaften
- Synthese und In-vitro-Leistung von polypyrrolbeschichteten Eisen-Platin-Nanopartikeln für die Photothermie und die photoakustische Bildgebung
- Unterkühlung von Wasser durch Nanopartikel und Ultraschall gesteuert
- Tumor-gezielte und biokompatible MoSe2-Nanodots@Albumin-Nanosphären als dualer Therapiewirkstoff für die synergistische photothermische Strahlentherapie
- Magnetisch funktionalisierte Nanopartikel für biomedizinische, Wirkstofftransport- und Bildgebungsanwendungen
- Polydopamin-basierte Verbundnanopartikel mit redoxlabilen Polymerhüllen für die kontrollierte Wirkstofffreisetzung und verbesserte chemo-photothermische Therapie
- Umweltverträgliche biokonjugierte Goldnanopartikel als effiziente Kontrastmittel für die entzündungsinduzierte Krebsbildgebung



